Авторы
Воробьева О. В.
к.м.н. доцент, кафедра общей и клинической морфологии и судебной медицины1
ORCID 0000-0003-3259-3691
1ФГБОУ ВО «Чувашский государственный университет имени И.Н. Ульянова», г. Чебоксары, Российская Федерация
Автор для корреспонденции
Воробьева Ольга Васильевна; e-mail: olavorobeva@mail.ru.
Финансирование
Исследование не имело спонсорской поддержки.
Конфликт интересов
Автор заявляет об отсутствии конфликта интересов.
Аннотация
COVID-19 – потенциально тяжёлая острая респираторная инфекция, вызываемая коронавирусом SARS-CoV-2. Цель исследования – описание случая инфицирования COVID-19, протекающего с присоединением бактериальной инфекции и развитием абсцедирующей пневмонии у молодой пациентки. Материал и методы исследования. Изучена сопроводительная медицинская документация, проведен клинико-морфологический анализ с помощью описания макро- и микропрепаратов. Результаты исследования. Больная А.Е., 31 находилась на стационарном лечении с диагнозом: Новая коронавирусная инфекция, тяжелое течение. Внебольничная двусторонняя пневмония. Поступила с жалобами на затруднение дыхания, кашель, повышение температуры тела до фебрильных цифр. Проведено лабораторно-инструментальное исследование и начато лечение. Однако состояние пациентки ухудшалось, нарастала дыхательная недостаточность и наступил летальный исход. На патологоанатомическом исследовании выявлялись признаки двусторонней пневмонии с участками абсцедирования. При гистологическом исследовании определялись очаговые кровоизлияния в легочной паренхиме, местами сливающиеся и участки некроза легочной ткани с формированием «гнойников» (микроабсцессов). На периферии участка некроза отмечался хорошо выраженный вал из зернистых лейкоцитов и полнокровных сосудов с эритроцитарными сладжами. В головном мозге наблюдались признаки отека, при гистологическом исследовании определялись периваскулярные, перицеллюлярные оптические пустоты с полнокровием сосудов, эритроцитарными сладжами и мелкими кровоизлияниями. Вирусная пневмония, вызванная коронаровирусом и присоединение бактериальной инфекции, в данном случае стафилококка, привели к абсцедирующей пневмонии и тяжелой дыхательной недостаточности. Заключение. Представленный случай инфицирования SARS-CoV-2 у молодой пациентки имеет особую важность и актуальность, так как демонстрирует неблагоприятный исход заболевания несмотря на молодой возраст и отсутствие сопутствующей патологии.
Ключевые слова
COVID-19, пневмония, микроабсцессы, отек головного мозга
Для цитирования
Воробьева О. В. Случай абсцедирующей пневмонии при инфицировании SARS-CoV-2. Медицина 2022; 10(1): 32-40.
DOI
COVID-19 – потенциально тяжёлая острая респираторная инфекция, вызываемая коронавирусом SARS-CoV-2. У пациентов с COVID-19 формируется синдром "цитокинового шторма", характеризующийся избыточной активацией макрофагов, локальной или системной гиперпродукцией провоспалительных цитокинов (интерлейкины -6, -1, -17 и др.), приводящих к нарушению альвеолярной перфузии, полиорганной недостаточности и ассоциирующихся со значимым увеличением смертности [1,2,3,4]. Наиболее частым осложнением является вирусная пневмония, способная приводить к острому респираторному дистресс-синдрому на ранних стадиях заболевания, а в поздний период присоединяются очаги пневмонии с абсцедированием и процессы фиброза [2] с последующей острой дыхательной недостаточностью [1-3,5-7]. Очевидно, если все защитные реакции организма угнетены высокой вирулентностью и патогенностью микроорганизма, наблюдается подавление лейкоцитарной и пролиферативной реакции в очагах воспаления и происходит накопление большого количества микроорганизмов, наступает ранний некроз альвеолярных перегородок.
Цель исследования
В связи с актуальностью проблемы, цель исследования – описание клинического случая инфицирования SARS-CoV-2, протекающего с присоединением бактериальной инфекции и развитием абсцедирующей пневмонии у молодой пациентки.
Описание клинического случая
Больная А.Е., 31 лет находилась в течение 2-х дней на стационарном лечении в инфекционном отделении в БУ "Республиканская клиническая больница". Поступила в сопровождении скорой медицинской помощи в диагностическое отделение с жалобами на затруднение дыхания, кашель с гнойной мокротой, повышение температуры тела до фебрильных цифр. Была проведена компьютерная томография (КТ) органов грудной клетки: КТ-картина двусторонней полисегментарной пневмонии: КТ-3. Процент поражения 70%. Данные этиологической диагностики (результаты мазка из зева и носа ПЦР методом – РНК – SARS CoV-2 – обнаружено).
Заболела остро, около 9 дней назад, когда впервые повысилась температура тела до 38,70С, в течение 4-х дней принимала жаропонижающие средства. На 5-й день в связи с наличием жалоб на повышение температуры до 37,9-38,30С в вечернее время, кашель, начала пероральный прием Amoxicillin в дозе 250 мг, 3 раза в сутки. В течение 5-ти дней приема антибактериального средства состояние не улучшалось: сохранялся кашель с гнойным экссудатом, высокая температура (38,50С). В связи с отрицательной динамикой вызвала скорую помощь.
Эпидемиологический анамнез: отрицает контакт с подтвержденными случаями COVID-19 – инфекции.
При поступлении в стационар: Status praesens objectives. Общее состояние тяжелой степени, сознание ясное. Телосложение правильное, нормостеническое, соответствует полу и возрасту. Вес 64, рост 165 см. Кожные покровы и видимые слизистые бледные, с легким цианотическим оттенком, повышенной влажности. Органы дыхания: затрудненность дыхания, ЧД – 47 в минуту. При аускультации легких: дыхание жесткое, ослабленное с обеих сторон, средне-пузырчатые хрипы в нижних отделах. SpO2 – 53%. PaO2 /FiO2 – 100 мм рт. ст. Сердечно-сосудистая система. Тоны сердца: приглушены, ритмичные; ЧСС – 89 ударов/минуту. Пульс на arteria radialis: определялся, удовлетворительного наполнения и напряжения, АД – 85/50 мм. рт. ст. Пищеварительная система. Язык сухой, у корня обложен "серым" налетом. Живот при пальпации мягкий, симметричный, безболезненный.
В лабораторных анализах: в общем анализе крови отмечались признаки острого воспаления: лейкоциты – 29,4×10*9/л, скорость оседания эритроцитов – 49 мм/ч, эритроциты – 5,72×10*12/л, гемоглобин – 128 г/л. В биохимическом анализе крови обращают внимание повышенные показатели креатинина – 135,0 мкмоль/л и мочевины – 19,0 ммоль/л. С-реактивный белок: 212 мг/л. Глюкоза крови: 4,90 ммоль/л. Коагулограмма: АЧТВ: 35 сек, Тромбиновое время: 22,4 сек, Протромбиновый индекс: 121,1%. Скорость клубочковой фильтрации по формуле CKD-EPI: 45 мл/мин/1,73 кв.м. MDRD: 42 мл/мин/1,73 кв.м. Кокрофт-Голт: 52 мл/мин (53 мл/мин/1,73 кв.м). Индекс массы тела: 23.5 кг/кв.м (Умеренное снижение СКФ).
На электрокардиограмме выявлялась синусовая тахикардия с частотой сердечных сокращений – 91 ударов в минуту.
Данные этиологической диагностики на 2-е сутки (результаты мазка из зева и носа ПЦР методом – РНК – SARS CoV-2 – обнаружено).
Проведенное лечение включало антибактериальную (цефалоспорин 2 поколения и макролид), гормональную (Sol. Dexamed 4мг/мл, внутривенно по 2 ампулы 4 раза в день), антиагреганты (Sol. Fraxiparine 0,3 мл, подкожно по 1 шприцу 1 раз в день), ингибиторы рецепторов ИЛ-6. Наличие пульсоксиметров и средств подачи кислорода с потоком 5 л/мин (подача с помощью простой лицевой маски), респираторная поддержка – НВЛ. Несмотря на проводимое лечение состояние больной прогрессивно ухудшалось, нарастали явления сердечно-легочной недостаточности. У больной произошла остановка дыхания, сердечной деятельности. Сознание отсутствовало, АД и пульс не определялись. Были начаты реанимационные мероприятия – ИВЛ мешком Амбу, непрямой массаж сердца, введен внутривенно (в/в) адреналин 1 мг, атропин 1 мг, дексаметазон 12 мг в/в струйно, дефибрилляция 160 Дж. Кожные покровы и видимые слизистые наблюдались цианотичными. АД, пульс на сонной артерии не определялись. Зрачки стали широкие. Через 3 мин. повторно в/в введен адреналин 1мг, атропин 1 мг, дексаметазон 12 мг в/в, дефибрилляция 300 Дж. Через 3 мин. повторно в/в адреналин 1мг, дексаметазон 12 мг в/в, атропин 1 мг, дефибрилляция 360 Дж. Реанимационные мероприятия в течение 30 мин. оказались неэффективными, сознание отсутствовало. По ЭКГ монитору – асистолия, аускультативно сердечные сокращения не выслушивались, фотореакция отсутствовала. Констатирована биологическая смерть пациентки.
Выставлен посмертный клинический диагноз: Основное заболевание: Новая коронавирусная инфекция, COVID-19, подтвержденная форма (ПЦР на COVID-19 – положительный), тяжелое течение. Осложнения основного заболевания: Двусторонняя полисегментарная пневмония, тяжелой степени тяжести. Острая сердечно-сосудистая недостаточность. Направлена на секционное исследование.
При патогистологическом исследовании секционного материала в трахее и бронхах выявлялся некроз слизистой оболочки с дегенерацией и десквамацией эпителиальных клеток, выраженный отек, полнокровие сосудов и мононуклеарная инфильтрация подслизистого слоя с кровоизлияниями (рис. 1).
Рис. 1. Микроскопическая картина некротических изменений слизистой оболочки трахеи с дегенерацией и десквамацией эпителиальных клеток, выраженным отеком, мононуклеарной инфильтрацией подслизистого слоя. Окраска гематоксилином и эозином, х900
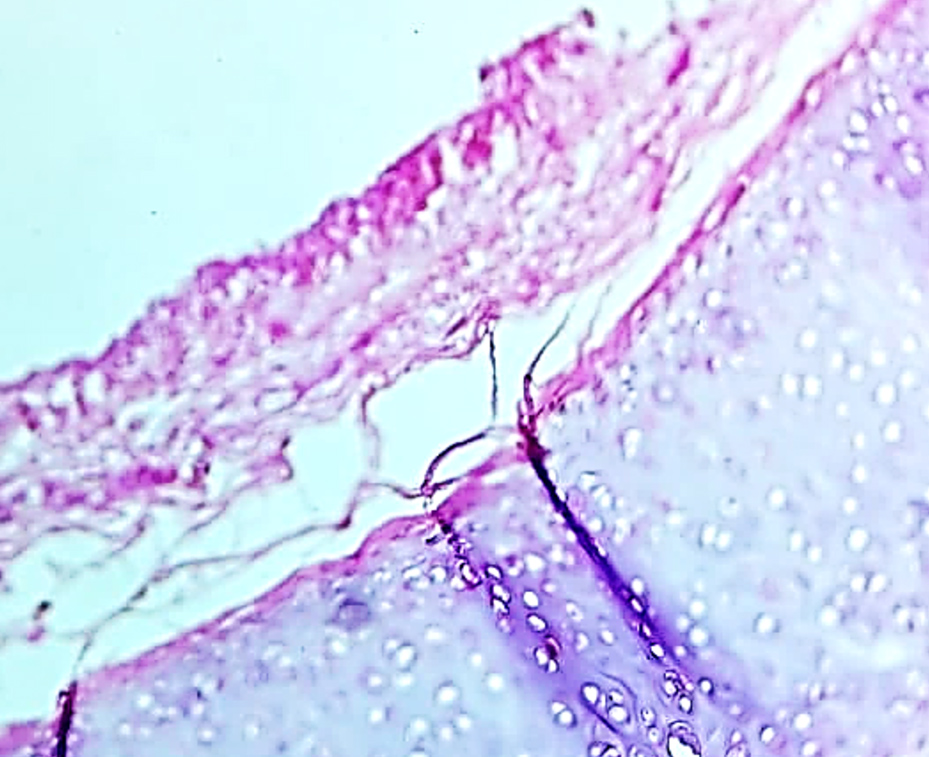
Рис. 2. Микроскопическая картина микроабсцесса в легочной ткани: участки некроза легочной ткани с формированием "гнойника", в зонах некроза определяются микробные колонии. В окружности участка гнойника отмечается хорошо выраженный вал из зернистых лейкоцитов с полнокровными сосудами. Окраска гематоксилином и эозином, х900
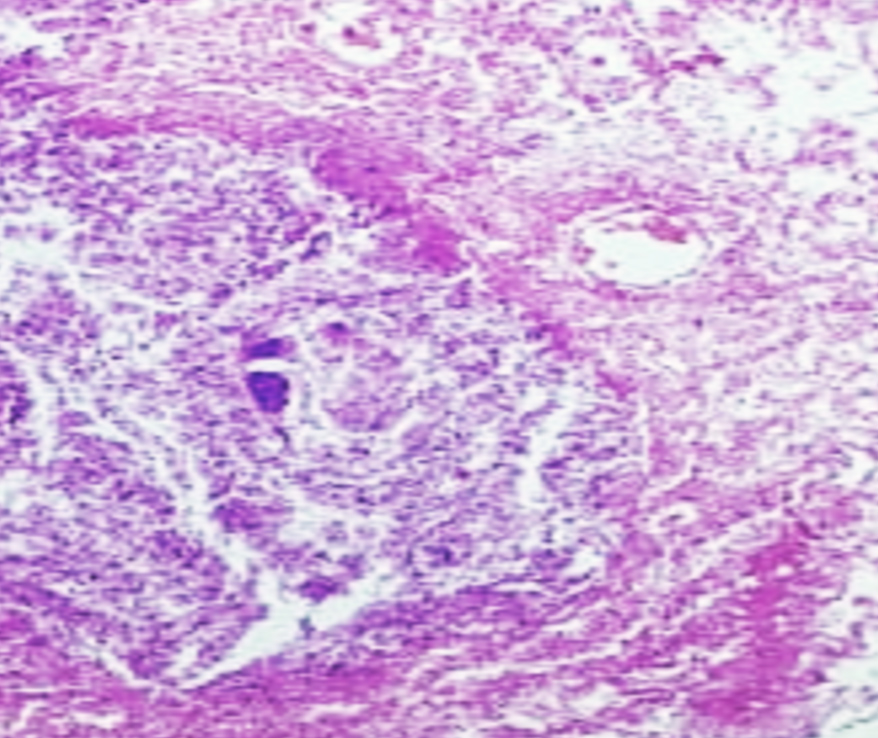
Легкие при макроскопическом исследовании с двух сторон плотной консистенции, тяжелые, безвоздушные, отечные, красно-синюшного цвета. При гистологическом исследовании определялись неравномерно расправленные альвеолы с утолщенными межальвеолярными перегородками, за счет отека и полнокровия, признаки пролиферации эндотелиоцитов капилляров, десквамация альвеолярного эпителия, отек, мононуклеарная инфильтрация, в альвеолах и альвеолярных ходах наблюдались гиалиновые мембраны. Также выявлялись участки некроза альвеолярного эпителия с обнажением базальной мембраны и признаками выраженного отека с геморрагическим компонентом, в просвете альвеол встречались гемолизированные эритроциты, гемосидерин, гемосидерофаги.
Рис. 3. Микроскопическая картина микроабсцесса в легочной ткани: некротические очаги, сформировавшие микроабсцесс с пиогенной мембраной и лейкоцитарным валом по периферии. В окружении микроабсцесса определяются спавшиеся альвеолы с некротически измененными стенками. Окраска гематоксилином и эозином, х900
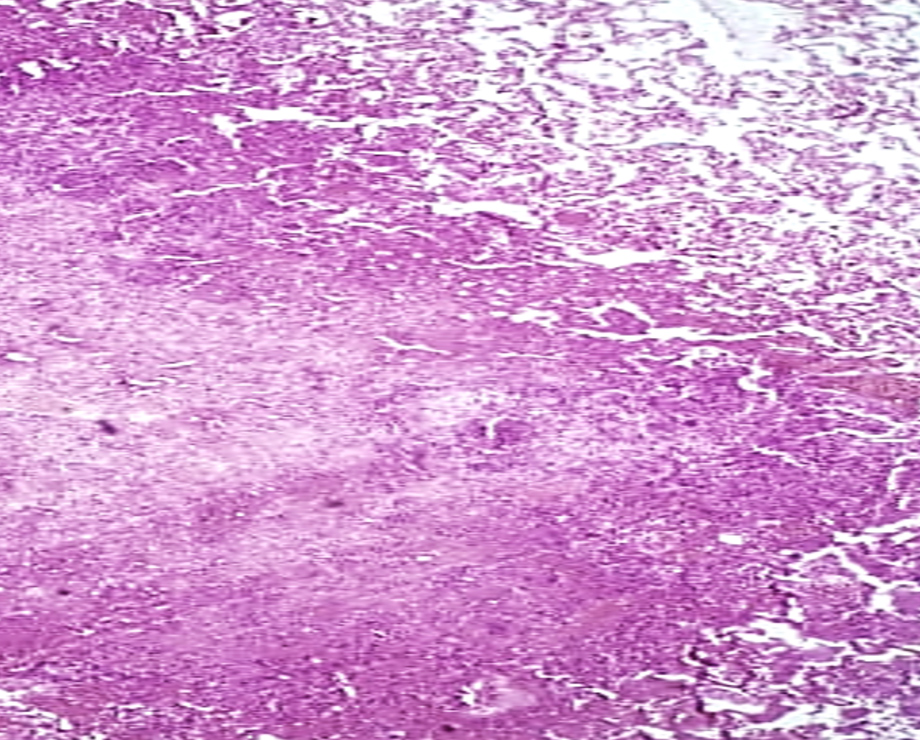
Рис. 4. Микроскопическая картина тотальной абсцедирующей пневмонии: некротические участки с расплавлением альвеолярной ткани, множественные кровоизлияния, в альвеолах определяется геморрагический экссудат с инфильтрацией мононуклеарными лейкоцитами. Окраска гематоксилином и эозином, х900
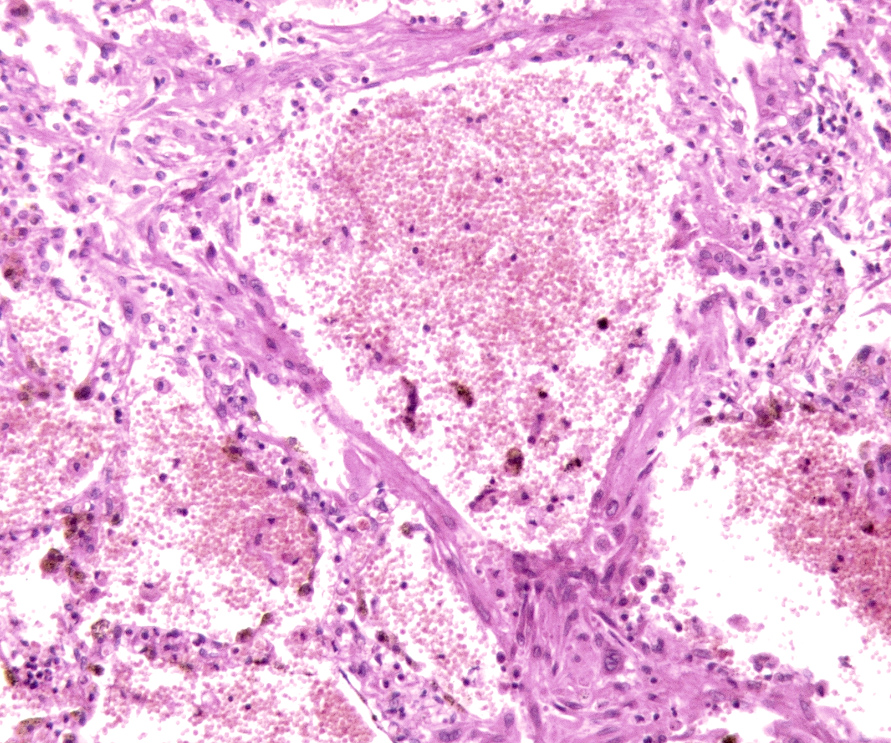
Визуализировались очаговые кровоизлияния в легочной паренхиме, местами сливающиеся, с выходом форменных элементов крови в просвет альвеол и участки некроза легочной ткани с формированием "гнойников" (микроабсцессов), в зонах некроза встречались микробные колонии (рис. 2). В окружности участка некроза отмечался хорошо выраженный вал из зернистых лейкоцитов. В альвеолах, расположенных ближе к гнойникам, определялся фибринозный, серозный либо геморрагический экссудат (рис. 3,4).
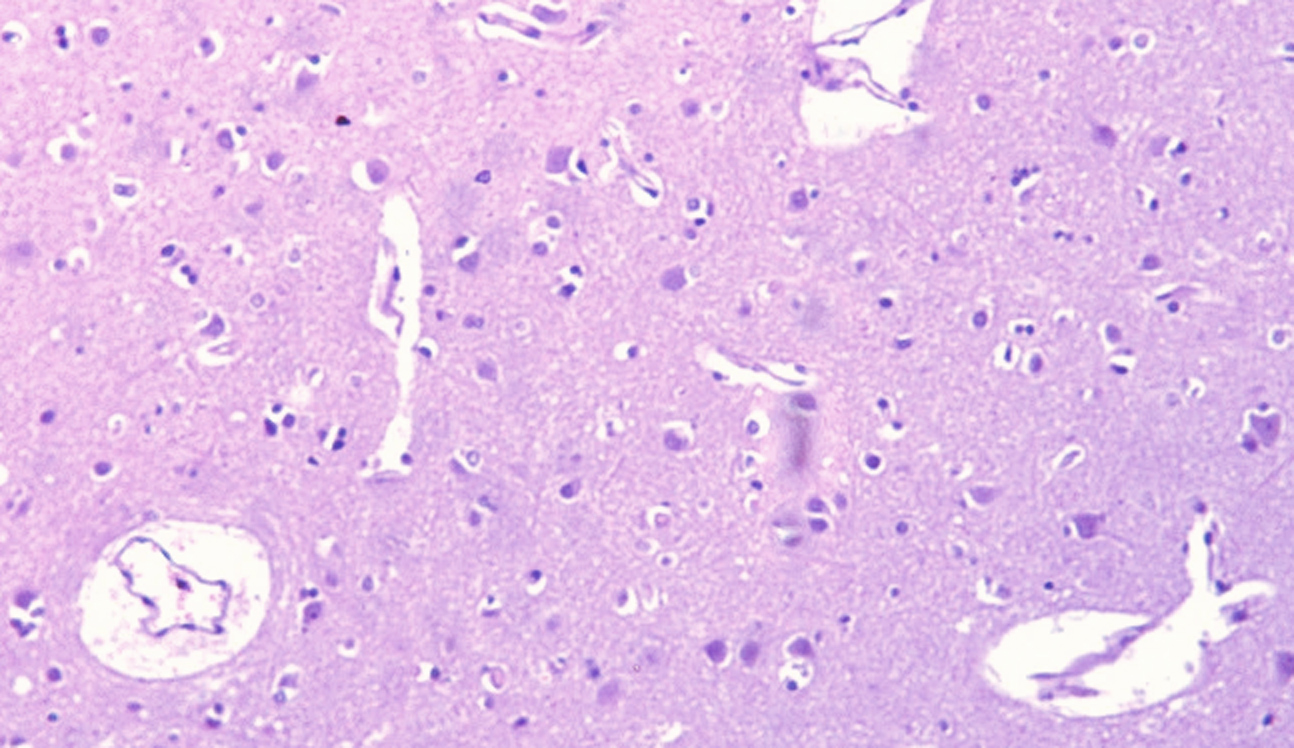
В головном мозге наблюдались признаки отека, что гистологически указывало на наличие выраженных периваскулярных, перицеллюлярных оптических пустот с полнокровием сосудов, эритроцитарными сладжами и мелкими кровоизлияниями (рис. 5).
По результатам вирусологического исследования секционного материала: РНК SARS-CoV-2 была обнаружена в легком. По результатам микробиологического исследования был выявлен обильный рост Staphylococcus аureus.
Рис. 5. Микроскопическая картина отека головного мозга с перицеллюлярным и периваскулярным скоплением транссудата. Окраска гематоксилин и эозин, х900
Согласно макро- и микроскопическому описанию был выставлен патологоанатомический диагноз: Основное заболевание: Острая двусторонняя вирусно-бактериальная пневмония (при гистологическом исследовании выявлялись участки некроза легочной ткани с формированием "гнойников" (микроабсцессов)), вызванная Staphylococcus aureus, с участками микроабсцедирования. Осложнения основного заболевания: Отек легких. Отек головного мозга. Острый респираторный дистресс взрослого. Острая респираторная недостаточность.
Обсуждение
Представленный случай инфицирования SARS-CoV-2 у молодой пациентки имеет особую важность и актуальность, так как демонстрирует неблагоприятный исход заболевания в связи с особенностями возбудителя инфекции. Несмотря на молодой возраст и отсутствие сопутствующей патологии наблюдается поражение не только верхних дыхательных путей, но и нижних за счет возникновения отека альвеолярно-капиллярной мембраны, появления тяжелого острого дистресс синдрома и присоединение бактериальной инфекции, что привело к образованию микроабсцессов. Таким образом, вирусная пневмония, вызванная коронаровирусом и присоединением бактериальной инфекции, в данном случае стафилококка, может привести к тяжелой дыхательной недостаточности с развитием острого дистресс синдрома, обусловливающей высокую летальность, в том числе и у пациентов без сопутствующей патологии. Очевидно, что высокая частота деструктивных процессов при стафилококковой пневмонии объясняется тем, что для патогенных стафилококков характерна выработка большого количества протеолитических ферментов – плазмокоагулазы, защищающей микроорганизмы от фагоцитоза, гиалуронидазы – способствующей распространению стафилококка за пределы сосудистой стенки в ткань, фибринолизина – способного растворять фибриновые нити, и наконец, некротоксина – вещества, способствующего развитию некротических процессов.
Заключение
Таким образом, на основании приведенного случая можно отметить, что микроабсцессы в легких на фоне СOVID-19 и присоединении бактериальной инфекции возникли вследствие особенностей возбудителя. Особенностью случая также явилось отсутствие признаков септического поражения органов.
Список литературы
1. Воробьева О.В., Ласточкин А.В. Изменения в головном мозге, легких и сердце при COVID-19 на фоне цереброваскулярной патологии. Профилактическая медицина 2020; 23 (7): 43-46.
2. Воробьева О.В., Ласточкин А.В. Острый инфаркт миокарда и коронавирусная инфекция (COVID-19). Инфекционные болезни: новости, мнения, обучение 2021; 10(1): 93-97. doi: 10.33029/2305-3496-2021-10-1-93-97
3. Alsaad K.O., Hajeer A.H., Al Balwi M., et al. Histopathology of Middle East respiratory syndrome coronavirus (MERS-CoV) infection – clinicopathological and ultrastructural study. Histopathology 2018; 72(3): 516-524. doi: 10.1111/his.13379
4. Hwang D.M., Chamberlain D.W., Poutanen S.M., et al. Pulmonary pathology of severe acute respiratory syndrome in Toronto. Mod Pathol. 2005; 18(1): 1-10. doi: 10.1038/modpathol.3800247
5. Liu J., Zheng X., Tong Q., et al. Overlapping and discrete aspects of the pathology and pathogenesis of the emerging human pathogenic coronaviruses SARS-CoV, MERS-CoV, and 2019-nCoV. J Med Virol. 2020; 92(5): 491-494. doi: 10.1002/jmv.25709
6. Zhang H., Zhou P., Hu M., et al. Histopathologic changes and SARS-CoV-2 immunostaining in the lung of a patient with COVID-19. Ann Inter Med. 2020; 172(9): 629-632. doi: 10.7326/M20-0533
7. Zhou P., Yang X.L., Wang X.G., et al. A pneumonia outbreak associated with a new coronavirus of probable bat origin. Nature 2020; 579(7798): 270-273. doi: 10.1038/s41586-020-2012-7
A Case of Abscessed Pneumonia Due to COVID-19 Infection
Authors
Vorobeva O. V.
MD, PhD, Assistant Professor, Chair for General and Clinical Morphology and Forensic Medicine1
ORCID 0000-0003-3259-3691
1I.N. Ulyanov Chuvash State University, Cheboksary, Russian Federation
Corresponding Author
Vorobeva Olga; e-mail: olavorobeva@mail.ru.
Conflict of interest
None declared.
Funding
The study had no sponsorship.
Abstract
COVID-19 is a potentially severe acute respiratory infection caused by the SARS-CoV-2 coronavirus. The aim of the study is to describe a case of COVID-19 infection, proceeding with the addition of a bacterial infection and the development of abscess pneumonia in a young adult patient. Material and research methods. The accompanying medical documentation was studied, clinical and morphological analysis was carried out using the description of macro- and micropreparations. Research results. Patient A.E., 31 was hospitalized with a diagnosis of New coronavirus infection, severe course. Community-acquired bilateral pneumonia. Was admitted with complaints of shortness of breath, cough, fever up to febrile levels. Laboratory and instrumental tests were carried out and treatment started. However, the patient's condition worsened, respiratory failure increased, ending in lethal outcome. The postmortem examination revealed signs of bilateral pneumonia with areas of abscess formation. Histological examination revealed focal hemorrhages in the pulmonary parenchyma, merging in places and areas of necrosis of the lung tissue with the formation of «abscesses» (microabscesses). On the periphery of the area of necrosis, a well-defined shaft of granular leukocytes and congested vessels with erythrocyte sludge was noted. Signs of edema were observed in the brain; histological examination revealed perivascular, pericellular optical voids with vascular congestion, erythrocyte sludge and minor hemorrhages. Viral pneumonia caused by coronavirus and the addition of a bacterial infection, in this case staphylococcus, led to abscessed pneumonia and severe respiratory failure. Conclusion. The presented case of SARS-CoV-2 infection in a young adult patient is of particular importance and relevance, as it demonstrates an unfavorable outcome of the disease despite a young age and the absence of concomitant pathology.
Key words
COVID-19, pneumonia, microabscesses, cerebral edema
DOI
References
1. Vorobeva O.V., Lastochkin A.V. Izmeneniya v golovnom mozge, legkih i serdce pri COVID-19 na fone cerebrovaskulyarnoj patologii. [Changes in the brain, lungs and heart with covid-19 against the background of cerebrovascular pathology.] Profilakticheskaya Meditsina [Russian Journal of Preventive Medicine] 2020; 23 (7): 43-46 (In Russ.)
2. Vorobeva O.V., Lastochkin A.V. Ostryj infarkt miokarda i koronavirusnaya infekciya (COVID-19). [Аcute myocardial infarction and coronavirus infection (COVID-19).] Infekcionnye bolezni: novosti, mneniya, obuchenie [Infectious Diseases: News, Opinions, Education] 2021; 10(1): 93-97. doi: 10.33029/2305-3496-2021-10-1-93-97 (In Russ.)
3. Alsaad K.O., Hajeer A.H., Al Balwi M., et al. Histopathology of Middle East respiratory syndrome coronavirus (MERS-CoV) infection – clinicopathological and ultrastructural study. Histopathology 2018; 72(3): 516-524. doi: 10.1111/his.13379
4. Hwang D.M., Chamberlain D.W., Poutanen S.M., et al. Pulmonary pathology of severe acute respiratory syndrome in Toronto. Mod Pathol. 2005; 18(1): 1-10. doi: 10.1038/modpathol.3800247
5. Liu J., Zheng X., Tong Q., et al. Overlapping and discrete aspects of the pathology and pathogenesis of the emerging human pathogenic coronaviruses SARS-CoV, MERS-CoV, and 2019-nCoV. J Med Virol. 2020; 92(5): 491-494. doi: 10.1002/jmv.25709
6. Zhang H., Zhou P., Hu M., et al. Histopathologic changes and SARS-CoV-2 immunostaining in the lung of a patient with COVID-19. Ann Inter Med. 2020; 172(9): 629-632. doi: 10.7326/M20-0533
7. Zhou P., Yang X.L., Wang X.G. et al. A pneumonia outbreak associated with a new coronavirus of probable bat origin. Nature 2020; 579(7798): 270-273. doi: 10.1038/s41586-020-2012-7
