Авторы
Фархутдинов Л. И.
к.ф.н., специалист ГАУЗ МКДЦ, Казань, ул. Карбышева, 12а, e-mail: farhetdin@yandex.ru
Автор для корреспонденции
Фархутдинов Линар Ильшатович; e-mail: farhetdin@yandex.ru
Финансирование
Работа не имела спонсорской поддержки.
Конфликт интересов
Автор заявляет об отсутствии конфликта интересов.
Аннотация
В статье обобщена критика российской системы здравоохранения с учетом опыта других стран. Обращается внимание на то, что в разработке реформ здравоохранения в России участвуют специалисты Всемирного банка и что Россия с 2012 года является страной-членом ВТО. Приводятся доводы в пользу того, что реформы здравоохранения в России проводятся в соответствии с политикой данных организаций и что реальным субъектом, с точки зрения которого следует оценивать реформы здравоохранения в России, являются именно данные организации, т.е. международный капитал. С точки зрения этого реально суверенного субъекта система здравоохранения России лишается противоречивого характера, поскольку средства и методы начинают соответствовать цели – максимальной приватизации здравоохранения. Вывод статьи подтверждает мнение профессионального сообщества о том, что России необходим возврат к бюджетной модели здравоохранения.
Ключевые слова
типы организации здравоохранения, ВТО, Всемирный банк, страховые компании, КСГ, соплатежи, ВВП
DOI
"В известном смысле все верят в рост, и это правильно, ведь рост – неотъемлемая характеристика жизни. Однако все дело в том, чтобы дать идее роста качественное определение: ведь всегда найдется множество того, что должно расти, и множество того, что должно уменьшаться".
Эрнст Шумахер [33]
Введение
Цель данной статьи – обобщить основные противоречия российской системы здравоохранения, выявленные разными авторами, и более четко указать на конкретную причину этих противоречий.
В основу анализа положена следующая аксиома: для любой страны в любую историческую эпоху на любой стадии экономического развития множество болезней, травм, недомоганий и преждевременных смертей есть множество, подлежащее уменьшению. В первую очередь это связано с производственной необходимостью, поддержанием трудоспособности населения, поскольку труд – единственный источник богатства общества. Идеалом любого общества является следующее – население увеличивается, болеет мало, выздоравливает быстро, сохраняет трудоспособность до позднего возраста, а расходы на поддержание такого состояния дел минимальны, что предполагает максимальную профилактическую работу "от колыбели до могилы".
I. Типы организации здравоохранения
Из трех существующих на сегодняшний день в мире типов организации здравоохранения – частной (платные услуги и ДМС), социально-страховой (ОМС) и бюджетной – наиболее близка указанному идеалу последняя. Именно эта модель зарекомендовала себя как наиболее эффективная с точки зрения соотношения расходов и получаемого результата, "обеспечила относительно более равные и высокие показатели здоровья населения в целом при относительно более низких расходах"[16].
Краткая мировая история организации здравоохранения такова: средневековая цеховая организация медицинской деятельности (частная) была повсеместно вытеснена во всех развитых странах к началу 20 века. Первым был введен социально-страховой принцип организации здравоохранения в Германии в 1883 году (под давлением социалистического движения). Данная модель в современной Германии, например, предполагает равные взносы со стороны работника и работодателя и некоммерческие страховые организации, которые управляют этими средствами и передают их частнопрактикующим врачам. Частное (коммерческое, ДМС) страхование сохраняется, но ни в одной европейской стране не является доминирующим и "нет доказательств тому, что в Европе частное страхование расширяется" [11]. Разные страны, использующие социально-страховой принцип организации здравоохранения, демонстрируют разные пропорции между ОМС, ДМС и бюджетными средствами, данная схема является многоканальной.
Бюджетная система организации здравоохранения впервые была введена в СССР. Впоследствии советский опыт был использован британским экономистом лордом Уильямом Бэвериджем, членом Фабианского общества (реформисты, сторонники постепенного перехода от капитализма к социализму), и внедрен в Великобритании как National Health System (NHS), которая действует по сей день (хотя со времен Тэтчер не прекращаются попытки приватизировать ее [47]). В чистом виде бюджетная система действует, например, на Кубе. Основной принцип данной системы состоит в том, что медицинские услуги предоставляются и оплачиваются государством через налоговые поступления, так же, как, например, "услуги" по поддержанию порядка (полиция, армия, суды и т.д.). Некоторые страховые системы могут приближаться к бюджетным, как это имеет место, например, в Канаде. Данная система позволяет сдерживать расходы на здравоохранение и обеспечивать высокие показатели здоровья населения за счет профилактической работы и ликвидации лишних посредников между государством, врачом и пациентом. Государство в данной модели является главным покупателем и поставщиком медицинской помощи.
II. Недостатки частной медицины на примере США
Единственным примером страны, в которой частное здравоохранение до сих пор остается доминирующим – США. На примере этой страны хорошо видна неспособность частной медицины обслуживать индустриальное общество, что компенсируется обеспечением высокой иммиграции (которая позволяет получать готовых здоровых рабочих, не сделав ни цента вложений в их "производство"). Пример Америки следует рассмотреть подробно, поскольку именно рыночная модель де-факто стремится к реализации в Российской Федерации.
В 2016 году расходы США на здравоохранение достигли 3,3 трлн. долларов и составили 17,9% от ВВП [37], что является самым высоким показателем в мире. По прогнозам, к 2030 году этот показатель достигнет 25% [48]. Вот характеристика американской системы здравоохранения на 2008 год:
● расходы на медицинское страхование увеличиваются в три раза быстрее, чем заработная плата;
● с 2001 года страховые взносы для семьи увеличились на 78 процентов, при этом заработная плата выросла на 19 процентов, а прожиточный минимум вырос на 17 процентов;
● Соединенные Штаты тратят на лекарства свыше 250 миллиардов долларов в год;
● цены на патентованные лекарства в США растут более чем на 6 процентов в год;
● General Motors и Starbucks тратят больше на медицинскую страховку сотрудников, чем на сталь и кофе соответственно [48].
Каков результат такой политики? Обеспечили ли самые высокие траты на здравоохранение самые лучшие показатели здоровья населения? За эти деньги Соединенные Штаты получают один из самых высоких показателей детской смертности среди ОЭСР; 22 место среди стран ОЭСР по продолжительности жизни и 48 среди стран мира; 47 миллионов американцев (16%) не имеют медицинской страховки, около 20 миллионов застрахованы на сумму, недостаточную для полного возмещения ущерба; больше половины всех объявлений о банкротстве в США напрямую связаны с медицинскими расходами (каждые 30 секунд кто-то заявляет о банкротстве после серьезной проблемы со здоровьем) [48].
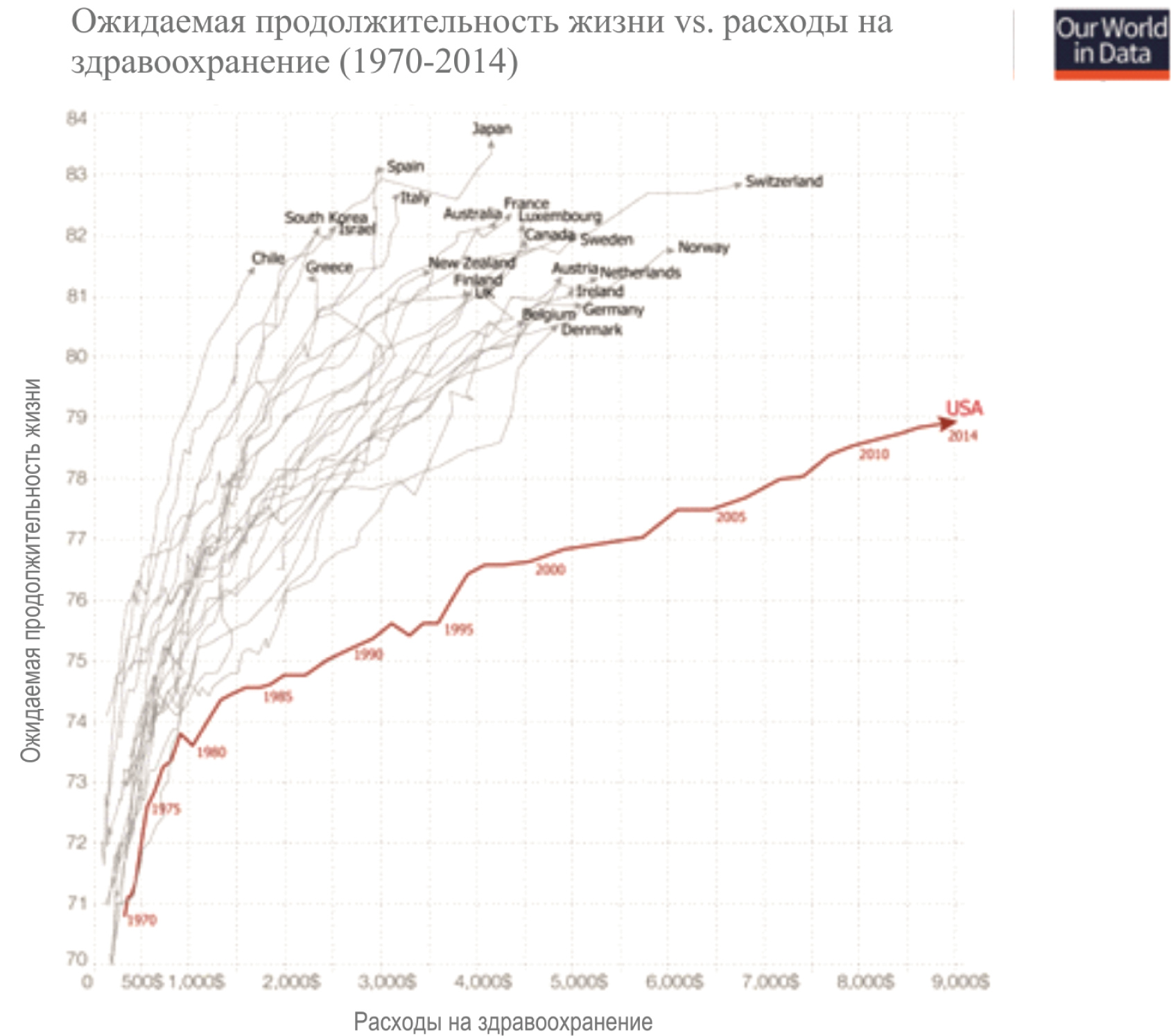
Cтраны ОЭСР, в которых действует система ОМС (в разных конфигурациях), имеют гораздо лучшие показатели ожидаемой продолжительности жизни при гораздо меньших затратах. Иными словами, увеличение затрат на здравоохранение в них сопровождается более-менее пропорциональным увеличением ожидаемой продолжительности жизни, тогда как в случае США продолжительность жизни увеличивается гораздо медленнее и совершенно непропорционально затрачиваемым на это средствам. В самом крайнем случае мы видим, что Америка тратит на здравоохранение в 5 раз больше, чем Чили, население которой при этом живет значительно дольше [44] (рис. 1.). Как видно из графика, началась эта тенденция с 1980-х годов, что совпадает с президентством Рональда Рейгана и укреплением в США неолиберальной идеологии.
Рис.1. Соотношение ожидаемой продолжительности жизни и расходов на здравоохранение среди стран ОЭСР.
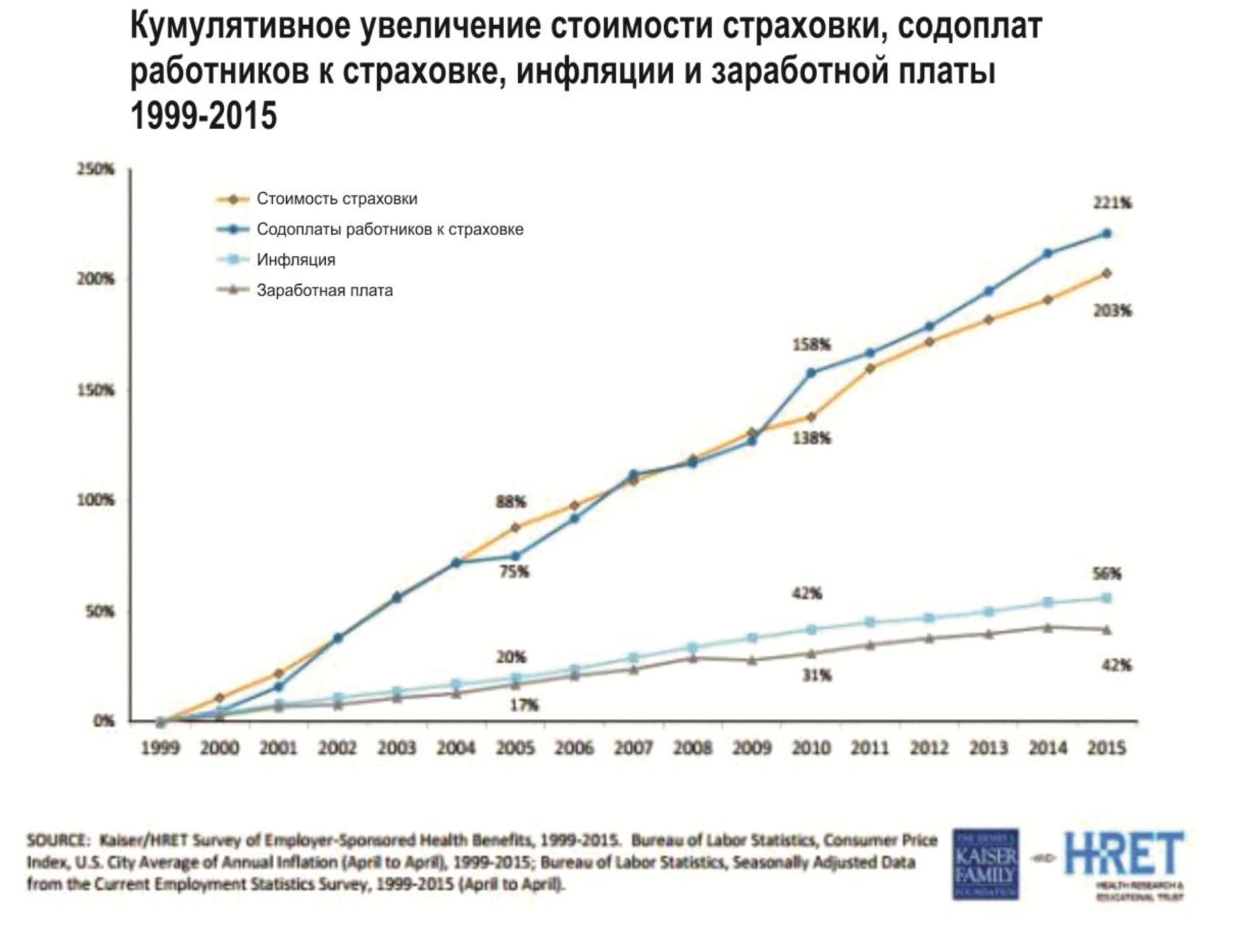
Доплаты работников к страховке в США выросли с 1999 по 2015 год на 221%, стоимость страховки – на 203%, при этом заработная плата увеличилась на 56%, а инфляция – на 42%. В 2015 году стоимость средней годовой страховки на одного человека составляла 6,251$, стоимость средней годовой семейной страховки – 17,545$. И та, и другая по сравнению 2014 годом увеличились на 4%, хотя заработная плата увеличилась только на 1,9% [45] (рис.2).
Рис.2. Кумулятивное увеличение стоимости страховки, содоплат работников к страховке, инфляции и заработной платы в США 1999-2015 гг.
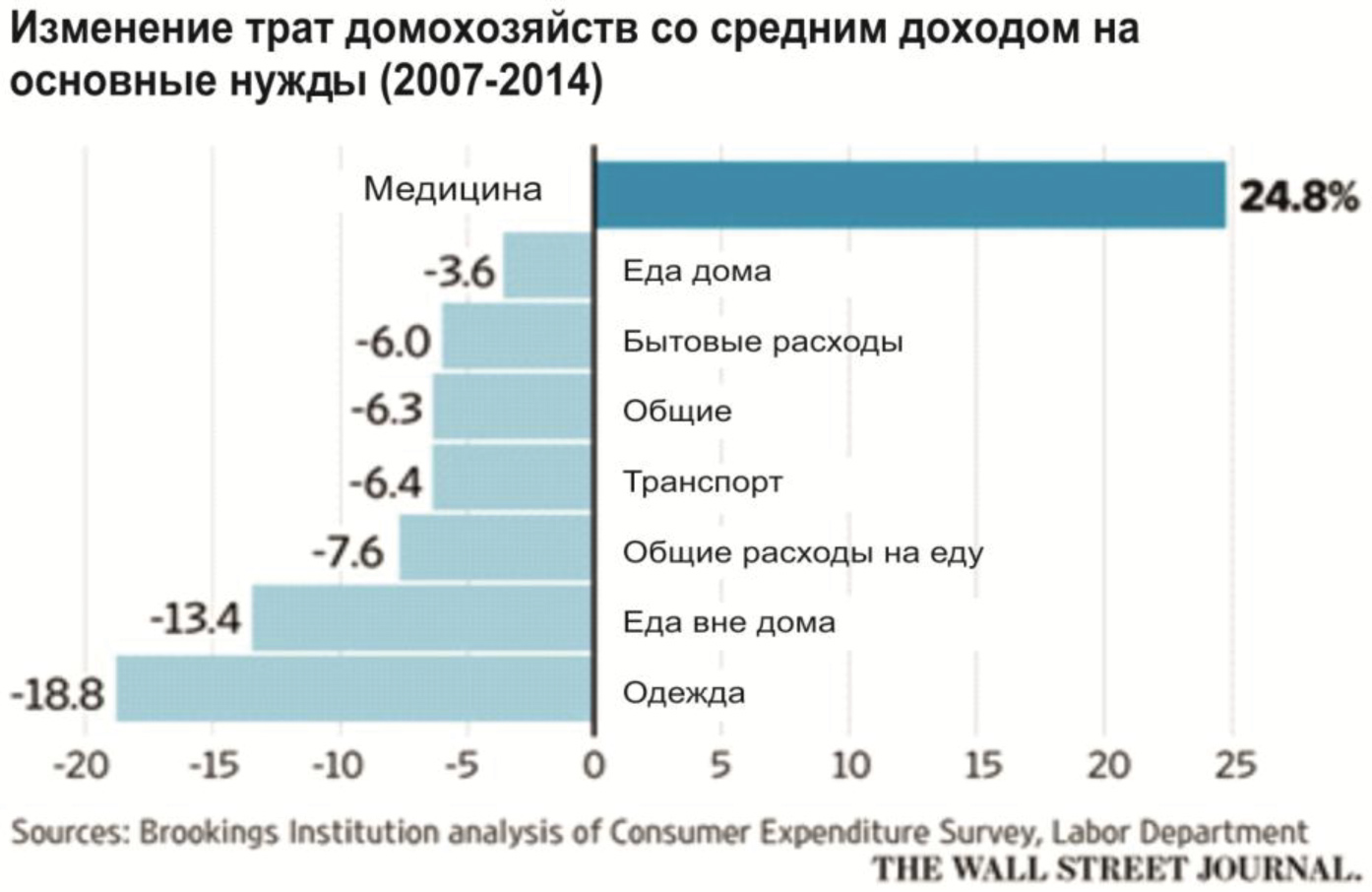
Расходы средней американской семьи на медицину увеличились с 2007 по 2014 год на 25%. При этом сократились расходы на все другие повседневные нужды, особенно сильно – на еду вне дома (-13,4%) и одежду (-18,8%). При этом реальный доход домохозяйств за этот период упал на 6,5%, с 57, 537$ до 53,657$ [43] (рис.3).
Рис.3. Изменение трат домохозяйств со средним доходом на основные нужды в США 2007-2014 гг.
III. Контрпример Канады и Кубы
Недостатки американского здравоохранения особенно выделяются на фоне ее непосредственных соседей на севере и юге – Канады и Кубы. Канада является наиболее удобным примером для сопоставления, поскольку географически, культурно и экономически близка США. В Канаде действует страховая система, близкая бюджетной: финансирование централизовано, но сохранены частные поставщики, которые обязаны предоставлять услуги по установленным тарифам и не могут самостоятельно их пересматривать. То есть, больницы получают финансирование от государства, но при этом они не национализированы (государство не является работодателем персонала и не управляет больницами).
Каждый гражданин Канады имеет доступ к медицинской помощи независимо от своей истории болезни или дохода. Но при этом Канада потратила на здравоохранение в 2016 году 10,4% своего ВВП (средний показатель по миру), против 17,8 у США (самый высокий) [40]. И это напрямую связано со способом организации здравоохранения, поскольку в 1965, до реформы канадского здравоохранения, две эти страны имели аналогичные показатели, как по здоровью населения, так и по расходам на здравоохранение – 6,5% ВВП [17].
Канадское здравоохранение на 90% покрывается из бюджета, обеспечивая всеобщий охват населения. Установление системы единого плательщика позволило сократить административные расходы до 1-2% от общих расходов на здравоохранение [17]. При этом известно, что частное страхование в США производит расходы на административные издержки в 8 раз выше, чем при государственном администрировании, поскольку в эти издержки входят, помимо завышенных зарплат, прибыль и дивиденды держателей акций страховых компаний [51].
Система здравоохранения Кубы является бюджетной в чистом виде. Ожидаемая продолжительность жизни на Кубе такая же, как и в США – 78 лет, но для обеспечения такого результата Кубе приходится тратить на одного человека лишь 4% от той суммы, которую тратит США [39]. Уровень младенческой смертности на Кубе ниже, чем в целом по США (6 против 7 на 1000 рождений [50]), и в два раза ниже, чем у темнокожего населения США. Когда в Нью-Йорке (8,5 млн. чел.) было 43 000 больных СПИДом, на Кубе (11,5 млн. чел.) их было 200 [39]. Также Куба является первой страной в мире, которая элиминировала передачу ВИЧ и сифилиса от матери к ребенку, что официально признано ВОЗ в 2015 году [35]. Система здравоохранения Кубы направлена на предотвращение заболеваний и возможно быстрое выздоровление в случае заболевания, т.е. имеет выраженный профилактический характер. Куба – это экстремальный пример, которому присущи свои недостатки, но он демонстрирует, насколько высоких показателей в здравоохранении может добиться даже бедная страна, не допуская вообще никаких рыночных отношений в этой сфере.
IV. Российская система здравоохранения
В России в 1991 году осуществлен переход от бюджетной модели к страховой, что было преподнесено как вынужденная мера и мотивировалось недостатком денег в бюджете, хотя, как было показано выше, именно бюджетная система является наиболее экономной из всех: "более низкая стоимость бюджетной системы связана с объединением рисков всего общества, значительно более широким, чем даже при обязательном медицинском страховании, а тем более при добровольном" [16]. То есть, даже если принимать посылку о бедности как истинную, то это аргумент в пользу сохранения бюджетной системы, а не против нее.
В России Фонд обязательного медицинского страхования аккумулирует средства, поступающие от работодателей (5,1% от зарплаты сотрудника), и передает их территориальным фондам, которые, в свою очередь, передают их страховым компаниям, которые, наконец, передают эти деньги лечебным учреждениям. Загвоздка в том, что страховые компании, которым передаются деньги из территориальных фондов ОМС, являются коммерческими предприятиями. Именно этот факт вызывает наибольшую общественную и научную критику.
Страховые компании в России получают от территориального фонда ОМС денежные средства, из которых часть идет на содержание самой фирмы ("в целом на содержание территориальных фондов и страховых изымается 3% средств, на 2015 год, например, это более 43 миллиардов рублей" [2]). В то же время, страховые организации наделены функциями удержания штрафов, часть которых они также могут оставить себе (до 30% [2]). Таким образом, страховщики получают свою долю дважды: в первый раз, передавая деньги "вниз", второй раз – передавая деньги "вверх". Поскольку штрафы становятся источником прибыли для страховых компаний, стоит ли ожидать, что лечебным учреждениям будет предоставлена возможность уменьшать количество нарушений? Тем более что половина всех выявляемых нарушений касается неправильного оформления документации, а другая половина – нарушений стандартов оказания медпомощи. При этом, правила могут произвольно меняться территориальным фондом: например, в течение 2015 года пермский территориальный фонд менял тарифы для разных медучреждений 11 раз; в 2016 году там же у 81 медицинской организации с помощью тарифных манипуляций были снижены доходы, а у 21 организации – увеличены [18].
Далее, поскольку медицинские средства поступают в лечебные учреждения в виде оплаты за законченные страховые случаи, эти учреждения становятся заинтересованы в том, чтобы количество страховых случаев увеличивалось. Мы видим логику капитала в действии, которая сама по себе не дает никаких стимулов к тому, чтобы количество заболеваний уменьшалось, а лечение становилось дешевле. Все происходит с точностью до наоборот. Лечебные учреждения в рамках ОМС заинтересованы привлекать возможно большее количество экономически выгодных случаев, а также тратить ресурсы на то, чтобы максимально развивать сектор платных медицинских и немедицинских услуг ("большая часть доходов от оказания платной помощи – до 60% – идет на повышение зарплаты медработников <...> как подчеркнули 68% респондентов, совместительство благоприятно отражается на зарплате – сотрудники, обслуживающие "платников", получают свой процент от продаж"[6]).
V. КСГ
Разработка российской модели клинико-статистических групп началась в 2012 году специалистами Всемирного банка [26]. Если раньше оплачивалась каждая манипуляция и каждый койко-день, то теперь пациент оплачивается по диагнозу, который заранее отнесен к той или иной КСГ. Заболевания внутри одной КСГ сгруппированы по средней затратности лечения. То есть, наперед задается сетка с ячейками фиксированной суммы, в одну из которых обязательно попадает поступивший пациент. Как только врач соотнес его с той или иной КСГ, так сразу же автоматически определена та сумма, которую получит за него лечебное учреждение. Независимо от того, как долго по тем или иным причинам продлится лечение. Если раньше были тарифы на процедуры, которые можно было увеличить – обоснованно или нет – то теперь есть тариф на лечение одного случая заболевания, и сколько бы процедур и койко-дней для этого ни потребовалось, оплата от этого существенно не изменится. Соответственно, если удалось вылечить пациента дешевле и быстрее – больница имеет прибыль, ей есть из чего выплачивать зарплату сотрудникам, если лечить приходится дольше, и соответственно – дороже, больница несет убытки [25]. В результате больницы начинают работать "как конвейер по выписке пациентов, так как оплачивается каждый случай выписки больного и держать пациента больше самого необходимого минимума становится невыгодно" [23]. Стоит отметить, что в пользу продолжения этой политики на ежегодной пресс-конференции 14 декабря 2017 года высказался президент РФ Владимир Путин: "технические средства должны быть такими, что пребывание на больничной койке должно сокращаться, а количество людей, которые пропускаются через эту койку, должно увеличиваться" [20].
Из слов чиновников, обосновывающих необходимость введения КСГ, можно сделать вывод, что единственная настоящая цель внедрения КСГ – сокращение и так недостаточных расходов на здравоохранение, что реформаторы называют эффективным расходованием средств [26]. Они стремятся выкрутить руки лечебным учреждениям, забывая (или нет?), что если им это действительно удастся, при действующей системе тарифов и штрафов те окончательно обанкротятся: например, на сентябрь 2017 года долги медучреждений Алтайского края приближались к 1 миллиарду рублей, в Свердловской области составляли 600 миллионов, в Пермской области также приближались к 1 миллиарду [18]. Лечебные учреждения, не желая лишиться зарплат и рабочих мест, отвечают реформаторам (как признают сами эксперты Всемирного банка) необоснованно ранним выписыванием больных, отбором более легких случаев внутри одной КСГ, разделением одного эпизода медпомощи на несколько случаев госпитализации, отказом от невыгодных больных [25].
Помимо КСГ, не прекращаются попытки ввести механизм сооплаты гражданами медицинских услуг. Первый опыт введения программы "ОМС+" окончился полным провалом. Население не проявило к ней никакого интереса. Теперь данная программа планируется к введению снова [4]. Анонсировал ее 15 октября 2017 года не кто иной, как сам Владимир Путин: ""Нужно думать о том, где государство обязано точно, <...> в каких сегментах, в каком объеме, по каким направлениям, оказывать помощь бесплатно, а где возможно какое-то софинансирование" [21]. Ректор Высшей школы экономики Ярослав Кузьминов ссылается на данные неких опросов за 2016 и 2017 годы, согласно которым "софинансировать качественное здравоохранение готовы 41% россиян. Причем такая готовность наблюдается почти во всех доходных группах" [21]. Председатель ФФОМС Наталья Стадченко видит в соплатежах "рациональное зерно": "даже символическая доплата за "бесплатный" рецепт дисциплинирует пациента" [26]. Итак, дисциплина, zucht. Поскольку пациент не дисциплинирован, он слишком часто посещает лечебные учреждения, не имея на то серьезных поводов, создавая ненужную нагрузку на систему здравоохранения. Чиновники и страховщики считают, что "этот опыт применяется за рубежом и признан успешным" [26]. Однако крупнейшее на эту тему 15-летнее исследование Rand Corporation, в котором было задействовано 7700 человек [49], показало, что среди населения с низким доходом разделение затрат снижает спрос как на необязательные, так и на необходимые услуги. Исследователи заключили, что использование механизма соплатежей недопустимо в группах с низкими доходами, особенно имеющими хронические заболевания.
В качестве предварительного итога отметим следующее: анкетирование 80 тыс. медиков, проведенное в 2010 году к VII Пироговскому съезду, показало следующее: 87% считают, что реформы разрушают здравоохранение и делают его менее доступным, 73% связывают тяжелое положение в отечественной медицине с деятельностью Минздрава[23]; проведенный в 2015 году чрезвычайный X Пироговский съезд принял решение "исключить рыночное регулирование в сфере государственного здравоохранения и признать здравоохранение и охрану здоровья граждан РФ государственной функцией", а также "предложить к рассмотрению представленную на съезде государственно-бюджетную модель здравоохранения" [9].
VII. Мнимость противоречий
Россия перешла к своей "страховой" модели от бюджетной (государственной), в рамках "шоковой терапии", масштабной приватизации начала 90-х. Данный метод "шоковой терапии" был разработан сторонниками неолиберальной экономической теории в США и внедрялся в России при их личном участии в качестве советников президента России Б.Н. Ельцина [32]. Как отмечает Ноам Хомский, стандартная практика приватизации такова: сначала урезать государственное финансирование, убедиться, что система перестала работать, дождаться недовольства населения, и затем передать систему частному капиталу, который преподносится людям в качестве единственно возможного спасителя, борца с государственной неэффективностью [52]. Можно считать, что окончательно приверженность рыночным принципам и отказ от государственных приоритетов был закреплен вхождением России в ВТО в 2012 году. По словам президента Российской Федерации Владимира Путина, среди плюсов данного решения – создание благоприятного инвестиционного климата для иностранных инвесторов: "Для иностранного потенциального инвестора очень важно знать, является страна членом ВТО или нет. Мы стали 157-й [156-й, по данным официального сайта ВТО [46] – Л.Ф.] страной мира, которая присоединилась к этой организации, фактически все более или менее развитые экономически страны уже там" [24]. Вообще, 157 – это почти все страны мира, абсолютное большинство, и кроме "более или менее развитых экономически стран" в ВТО состоят также Бангладеш, Зимбабве, Буркина-Фасо, Конго, Камбоджа и т.д. Само количество стран-членов ВТО говорит о том, что эта организация вовсе не является клубом избранных, и вступление в него вовсе не гарантирует каких-либо экономических улучшений. Напротив, практика показывает, что экономический рост развивающихся стран существенно замедлился с того момента, как они приняли правила свободной торговли ВТО (ГАТТ) [38].
Мировая практика показывает, что приватизация здравоохранения и конкуренция с зарубежными фирмами приводит к увеличению неравенства в получении медицинской помощи и ограничению доступности медицинской помощи для бедных, то есть фактическому неисполнению государственных гарантий. Частные компании отбирают экономически наиболее выгодных пациентов, оставляя невыгодных государственному сектору [42]. Кроме того, приватизация, вопреки заверениям ВТО и Всемирного банка, далеко не всегда приводит к улучшению исходов лечения. В частности, эффект приватизации хорошо виден на примере попытки аутсорсинга служб по уборке в Великобритании и Канаде. Количество уборщиков резко сократилось, мыть отделения стали реже, в результате чего выросло количество внутрибольничных инфекций, и общие расходы больниц только увеличились [31]. Nanaimo Regional Hospital и Burnaby Hospital в Ванкувере в 2008 году имели взрыв внутрибольничной инфекции C.difficile – в 3-4 раза выше, чем в среднем по Канаде. Расследование Центра по контролю за заболеваниями показало, что это было вызвано недостаточным количеством уборок, проводимых внешними фирмами [41]. В самых бедных странах с начала 80-х снижение детской смертности замедлилось, а в некоторых она начала увеличиваться, что прямо связывается с урезанием расходов на государственное здравоохранение в рамках ВТО и выплату процентов по долгам МВФ [36]. Также с конца 80-х происходит пересмотр Всемирным банком роли государства в здравоохранении: оно все меньше рассматривается как поставщик услуг, оставаясь лишь регулятором. Private Sector Development – стратегия Всемирного банка по поддержке частного сектора для улучшения доступности основных благ, в том числе медицинской помощи. Данную стратегию подробно рассмотрел Leon Bijlmakers, старший научный сотрудник Radboud University Medical Centre в статье "The World Bank’s Private Sector Development Strategy: Key Issues and Risks" [36].
Как отмечает Bijlmakers, главным недостатком данной стратегии является то, что она никак не объясняет, как будут обеспечены медицинской помощью бедные слои населения. Государство по данной стратегии лишь устанавливает стандарты, но у него нет полномочий инспектировать и налагать санкции. Также общеизвестно, что врачи могут провоцировать спрос, выписывать ненужные процедуры и осуществлять ценовую дискриминацию, и государственный сектор помимо прочего необходим для борьбы с данным явлением.
Как заключает автор, приватизация здравоохранения возможна только в странах, где нет большого имущественного неравенства, где потребители хорошо информированы и их права хорошо защищены, и где сохраняются высокие стандарты качества оказания медицинской помощи в государственном секторе. Ничего этого в бедных странах нет. Поэтому автор заключает, что "шансы на успешную приватизацию здравоохранения в таких странах очень ограничены" [36]. Автор также подтверждает, что ВТО создает дополнительное давление на приватизацию общественных благ и что "ускорение приватизации здравоохранения принесет непропорциональные преимущества транснациональным корпорациям Америки и Евросоюза и подорвет способность бедных стран устанавливать свои собственные приоритеты в здравоохранении" [36]. К тому же, как отмечает автор, стратегия Всемирного банка сосредоточена на тех видах деятельности и услуг, которыми изначально готовы заниматься частные компании, но эти услуги "не обязательно являются самыми нужными и могут привести к преимущественному вниманию к городам [именно это и происходит сейчас в России и Восточной Европе – Л.Ф.] и ограниченному набору заболеваний и услуг, вместо целостной национальной политики" [36].
Помимо этого, автор отмечает следующие моменты: поддержка частного сектора вместо государственного вовсе не обязательно увеличивает общие ресурсы здравоохранения, но гарантированно подрывает позиции государства; увеличение внимания к частному сектору может побудить игроков отворачиваться от интересов общественного здоровья и отдавать излишний приоритет специализированной помощи в ущерб первичной; стратегия PSD приведет к формированию двухъярусной системы, где богатые люди будут получать помощь в хорошо финансируемой частной системе, в то время как бедным людям придется пользоваться недофинансируемой государственной системой, следовательно, стратегия ведет к увеличению неравенства в доступе к качественной медицинской помощи; в общем и целом, стратегия PSD затруднит правительствам выполнение обязательств по защите права на здоровье [гарантировано ООН и Конституцией РФ – Л.Ф.] для значительной доли населения; в результате, разрыв между богатыми и бедными в рамках одной страны увеличится; также в результате может увеличиться разрыв между бедными и богатыми странами.
Стратегия умалчивает об этих проблемных моментах, "что говорит о том, что либо Всемирный банк не выполнил надлежащим образом свое домашнее задание, либо решил игнорировать научные данные. Является большим упущением не рассматривать уже накопленный опыт и уроки, извлеченные другими, особенно теми, кто не принадлежит к неолиберальной школе, которая доминирует во Всемирном банке" [36].
Учитывая, что реформы здравоохранения в России с самого начала неизменно проводятся в русле неолиберальной школы под руководством специалистов Всемирного банка и что Россия 5 лет как является членом ВТО, парадоксальная на первый взгляд ситуация в здравоохранении России перестает казаться парадоксальной. Заработные платы медицинского персонала в государственных больницах привязаны к количеству пациентов, при этом тарифы на оказание медицинской помощи, устанавливаемые Фондом, не покрывают реальной стоимости услуг [1,13], что сказывается на их качестве и вынуждает увеличивать их количество. Страховые компании являются коммерческими фирмами, территориальные фонды не подчинены федеральному, что усиливает непрозрачность всей схемы и затрудняет контроль над эффективностью расходования этими организациями выделяемых им средств [12]. Хотя суммарные расходы на здравоохранение растут, доля федерального бюджета в нем сокращается [12], нагрузка перекладывается на региональные бюджеты, частный сектор растет [5], теневые платежи в здравоохранении растут (по данным агентства BusinesStat, с 101,9 млрд. рублей̆ в 2012 году до 168,4 млрд. в 2016-м [6]). Ресурсы концентрируются в больших городах, персонал сокращается, нагрузка на оставшийся растет: по данным Счетной палаты Российской Федерации в 16 субъектах Российской Федерации коэффициент совместительства превышает 1,7 на 1 врача, а в некоторых регионах коэффициент совместительства составляет 2,0-2,1 ставки на 1 врача [3]. При этом официальная статистика при расчетах средней заработной платы медицинских работников не учитывает число занимаемых медицинским персоналом ставок, зато учитывает заработные платы администрации медицинских организаций (по итогам 2014 г. самые высокие доходы главврачей в разных субъектах РФ превышали среднюю зарплату по региону от 4 до 77 раз [3]. На наш взгляд, все эти меры направлены на то, чтобы вытеснить как медицинский персонал, так и пациентов в частный сектор, обанкротить больницы (общая кредиторская задолженность ЛПУ в России на октябрь 2017 года – 530 млрд. рублей [19]) и сделать программу госгарантий невыполнимой. Как было показано выше, это целенаправленная политика, соответствующая требованиям ВТО и Всемирного банка, а не стечение обстоятельств.
IX. Выводы
1. Из существующих в мире систем организации медицинской помощи самой эффективной является бюджетная (государственная).
2. Для бедных стран бюджетная система является единственно возможной.
3. Существующая в России страховая система организации здравоохранения не эффективна, не выполняет заявленные функции и противоречит Конституции Российской Федерации.
4. Данное положение дел в здравоохранении России является результатом целенаправленной политики, нацеленной на приватизацию здравоохранения.
5. Положение дел в российском здравоохранении не уникально, а типично для всех стран "второго/третьего мира", реорганизовавших свою экономику по неолиберальным стандартам.
6. Правила ВТО не предполагают путей для реформ российского здравоохранения в обратную от приватизации сторону.
Заключение
Как только заболевание начинает рассматриваться как товар, тут же вступает в силу логика капитала, стремящаяся к самовозрастанию, то есть извлечению прибавочной стоимости, все остальное уходит на второй план. Будет ли заболевание товаром, на котором капитал может паразитировать, решает само общество. В случае бюджетной модели эта возможность исключена; в социально-страховой – ограничена; в частной является основной целью. Разница между бюджетной и частной медициной – это разница между заработной платой и прибылью. В бюджетной модели заработную плату врачам выплачивает государство, за их работу по предотвращению заболеваний или лечению уже наступивших. Система ориентирована на натуральные показатели, а не на стоимостные. Здравоохранение в данном случае – это сфера расходов, призванных защитить от еще больших расходов, которые неизбежны при ухудшении здоровья или вымирании населения. Врачебное сообщество премируется за снижение заболеваемости, а не за увеличение оборота койки. В случае частной системы здравоохранение является сферой извлечения прибыли, ориентированной на стоимостные показатели, со всеми вытекающими последствиями в виде постоянного роста цен на медицинские услуги и постоянным увеличением расходов на здравоохранение в экономике страны.
Если заболевание считается полноценным товаром, то почему нельзя увеличивать производство данного товара и его цену, как любого другого, если это приносит прибыль учредителю и более высокие заработные платы сотрудникам? Разве частная собственность не священна? Но в том то и дело, что только само общество решает, что может быть частной собственностью, а что не может, что священно, а что нет. Никакое общество не допускает в настоящее время открытую торговлю людьми или тяжелыми наркотиками, хотя все это и многое другое в свое время было полноценным товаром и средством формирования личного капитала. Эти товары изъяты из рыночного обращения не из гуманных, а из экономических соображений, причем правительств, а не частных собственников. И те же экономические соображения сейчас свидетельствуют в пользу того, что болезни также должны быть изъяты из рыночного обращения, поскольку только так их множество сможет уменьшаться – к общей выгоде всех.
Список литературы
1. Бескаравайная Т. В России продолжается рост кредиторской задолженности медучреждений. 2017. URL: https://medrussia.org/1301-zadolzhennosti-meduchrezhdenijj/ (дата обращения: 05.04.2018).
2. Гаврилов Э.Л. Бездифицитность системы ОМС – это миф. 2015. URL: http://fondzdorovie.ru/analitika2/detail_analitics.php?ID=1304&sphrase_id=2376 (дата обращения: 05.04.2018).
3. Гаврилов Э.Л. и соавт. Оплата труда медицинских работников как метод управления персоналом в системе здравоохранения. 2017. URL: http://fondzdorovie.ru/analitika2/detail_analitics.php?ID=2966&sphrase_id=2381#ixzz5BE5A8vJ5 (дата обращения: 05.04.2018).
4. Гришина Т., Мануйлова А. В полис ОМС вписывают доплату. 2017. URL: Режим доступа: https://www.kommersant.ru/doc/3429231 (дата обращения: 05.04.2018).
5. Демидова А. Частной медицине предсказали рост из-за низкого качества госуслуг. 2017. URL: https://www.rbc.ru/business/14/09/2017/59ba38689a794752ba5ded41(дата обращения: 05.04.2018).
6. Добровольский Т., Сидорова М. Зачем государственные больницы взялись оказывать платные услуги. 2017. URL: https://vademec.ru/article/zachem_gosudarstvennye_bolnitsy_vzyalis_okazyvat_platnye_uslugi_/ (дата обращения: 05.04.2018).
7. Доклад о проблемах государственного контроля качества и безопасности медицинской деятельности. 2014. URL: http://fas.gov.ru/documents/574898(дата обращения: 05.04.2018).
8. Ждановская А. ВТО. Всемирный экономический насильник и душегуб. [Электронный ресурс]. URL: http://saint-juste.narod.ru/WTO.html(дата обращения: 05.04.2018).
9. Комаров Ю.М. X (XXVI) Чрезвычайный Пироговский съезд врачей. Решение. 2015. URL: http://viperson.ru/articles/x-xxvi-chrezvychaynyy-pirogovskiy-s-ezd-vrachey-reshenie(дата обращения: 05.04.2018).
10. Комаров Ю.М. Медицинское страхование: для Голландии или для России. Медицина 2014; (1): 42-57. URL: http://www.fsmj.ru/015145.html (дата обращения: 05.04.2018).
11. Комаров Ю.М. Медицинское страхование: опыт зарубежного здравоохранения. Вестник государственного социального страхования 2005; (1): 65-75.
12. Максимова Т.Г., Антохин Ю.Н. Состояние и перспективы финансового обеспечения российского здравоохранения: краткий статистический обзор. Известия СПбГЭУ 2017: (1-2). URL: https://cyberleninka.ru/article/n/sostoyanie-i-perspektivy-finansovogo-obespecheniya-rossiyskogo-zdravoohraneniya-kratkiy-statisticheskiy-obzor (дата обращения: 05.04.2018).
13. Малышева Е., Рейтер С., Забавина Ю. Расследование РБК: куда завела Россию реформа здравоохранения. 2014. URL: https://www.rbc.ru/investigation/business/26/10/2014/544cfa0acbb20f3b7672b59d (дата обращения: 05.04.2018).
14. Маркс К., Энгельс Ф. Сочинения. Издание 2. Том 3. М.: Политиздат, 1955. 629 с.
15. Маркс К., Энгельс Ф. Сочинения. Издание 2. Том 16. М.: Полтиздат, 1960. 839 с.
16. Механик А. Пирамида Семашко Эксперт 2011: (30-31). URL: http://expert.ru/expert/2011/30/piramida-semashko/ (дата обращения: 05.04.2018).
17. Модели систем здравоохранения. URL: //old.duma.tomsk.ru/page/2956/ (дата обращения: 05.04.2018).
18. Нехлебова Н. ОМС в запущенной форме. 2017. URL: https://www.kommersant.ru/doc/3396430 (дата обращения: 05.04.2018).
19. Панова М. Медики в долговой яме. URL: Режим работы: http://gazeta-pravda.ru/issue/109-30606-3-4-oktyabrya-2017-goda/mediki-v-dolgovoy-yame/ (дата обращения: 05.04.2018).
20. Пахомов А., Гриценко П. Финансирование закупок лекарств и оборудования для онкобольных увеличат. 2017. URL: https://vademec.ru/news/2017/12/14/finansirovanie-zakupok-lekarstv-i-oborudovaniya-dlya-onkobolnykh-uvelichat/ (дата обращения: 05.04.2018).
21. Пахомов А. Путин выступил за введение софинансирования гражданами ОМС. 2017. URL: https://vademec.ru/news/2017/10/17/putin-vystupil-za-vvedenie-sofinansirovaniya-grazhdanami-oms/ (дата обращения: 05.04.2018).
22. Пичугина Е. Российское здравоохранение поставят на грань выживания. 2014. URL: http://www.mk.ru/social/2014/10/22/rossiyskoe-zdravookhranenie-postavyat-na-gran-vyzhivaniya.html (дата обращения: 05.04.2018).
23. Пономаренко Д. Кто делает нас больными и бедными. 2013. URL: https://scepsis.net/library/id_3454.html (дата обращения: 05.04.2018).
24. РБК. В. Путин. От ВТО у России больше плюсов, чем минусов. 2012. URL: https://www.rbc.ru/economics/20/12/2012/5704014e9a7947fcbd443d61 (дата обращения: 05.04.2018).
25. Резник И. Усреднить души: что будет в ближайшие годы с системой ОМС. 2015. URL: http://medportal.ru/mednovosti/news/2015/02/02/410oms/ (дата обращения: 05.04.2018).
26. Родионова А. Статью 41 никто не отменял. 2015. URL: https://vademec.ru/article/statyu_41_konstitutsii_rf_nikto_ne_otmenyal/ (дата обращения: 05.04.2018).
27. Смит, Д. Иллюзия ВВП. Присвоенная стоимость как добавленная. 2012. URL: https://scepsis.net/library/id_3795.html (дата обращения: 05.04.2018).
28. Смит, Дж. Империализм в XXI веке. 2015. URL: https://scepsis.net/library/id_3796.html (дата обращения: 05.04.2018).
29. Соколов С. Маленькие трагедии на фоне больших перемен. 2012. URL: https://scepsis.net/library/id_3363.html(дата обращения: 05.04.2018).
30. Ха-Чжун, Чанг. Как устроена экономика. М.: Манн, Иванов и Фербер, 2017. 304 с. См. также Гребер,Д. Долг: первые 5 000 лет истории. М.: Ад Маргинем, 2015. 528 с.
31. Хуан Антонио Гомес Льэбана. Мадрид, «Здравоохранение будущего» уже наступило. 2010. URL: http://scepsis.net/library/id_3654.html. (дата обращения: 05.04.2018).
32. Шенин С. Ю. Джеффри Сакс и американская помощь постсоветской России: случай «Другой анатомии». Известия Саратовского университета. Серия История. Международные отношения 2010; (1). URL: https://cyberleninka.ru/article/n/dzheffri-saks-i-amerikanskaya-pomosch-postsovetskoy-rossii-sluchay-drugoy-anatomii (дата обращения: 03.04.2018).
33. Шумахер Э. Малое прекрасно: экономика, в которой люди имеют значение. М.: Изд. дом Высшей школы экономики, 2012. 352 с.
34. Alexander N., Kessler T. How GATS. 2003. [Internet]. [Cited 05.04.2018]. Available from: https://www.globalpolicy.org/component/content/article/209-bwi-wto/43726.html
35. Ayuso S. Cuba becomes first nation to eliminate mother-to-child HIV transmission. [Internet]. 2015. [Cited 05.04.2018] Available from: https://elpais.com/elpais/2015/07/01/inenglish/1435762153_583486.html
36. Bijlmakers L. The World Bank’s Private Sector Development Strategy: Key Issues and Risks. [Internet]. 2015. [Cited 05.04.2018] Available from: https://www.researchgate.net/publication/ 265003535_The_World_Bank%27s_Private_Sector_Development_Strategy_Key_Issues_and_Risks
37. Centers for Medicare and Medicaid Services. [Internet]. 2018. [Cited 05.04.2018]. Available from: https://www.cms.gov/Research-Statistics-Data-and-Systems/Statistics-Trends-and-Reports/NationalHealthExpendData/NationalHealthAccountsHistorical.html
38. Chang H. FPIF Special Report. Kicking Away the Ladder: The Real History of Free Trade. [Internet]. 2003. [Cited 05.04.2018]. Available from: http://www.personal.ceu.hu/corliss/CDST_Course_Site/Readings_old_2012_files/Ha-Joon%20Chang%20-%20Kicking%20Away%20the%20Ladder-The%20%E2%80%9CReal%E2%80%9D%20History%20of%20Free%20Trade.pdf
39. Fitz D. Why is Cuba’s Health Care System the Best Model for Poor Countries? [Internet]. 2012. [Cited 05.04.2018]. Available from: https://mronline.org/2012/12/07/fitz071212-html/
40. Is Canada the Right Model for a Better U.S. Health Care System? [Internet]. 2017. [Cited 05.04.2018]. Available from: http://knowledge.wharton.upenn.edu/article/lessons-can-u-s-learn-canadian-health-care-system/
41. Kazi S. Dirty hospital rooms a top concern for Canadians. [Internet]. 2013. [Cited 05.04.2018]. Available from: http://www.cbc.ca/news/health/dirty-hospital-rooms-a-top-concern-for-canadians-1.1321668
42. Lipson D. The World Trade Organization’s health agenda: opening up the health services markets may worsen health equity for the poor. [Internet]. 2001. [Cited 05.04.2018]. Available from: https://www.ncbi.nlm.nih.gov/pmc/articles/PMC1121630/
43. Ruccio D. Unhealthy healthcare: double squeeze. [Internet]. 2016. [Cited 05.04.2018]. Available from: https://anticap.wordpress.com/2016/08/30/unhealthy-healthcare-double-squeeze/
44. Ruccio D. Unhealthy healthcare: pay more, get less. [Internet]. 2016. [Cited 05.04.2018]. Available from: https://anticap.wordpress.com/2016/08/23/unhealthy-healthcare-2/
45. Ruccio D. Unhealthy healthcare: workers pay. [Internet]. 2016. [Cited 05.04.2018]. Available from: https://anticap.wordpress.com/2016/08/24/unhealthy-healthcare-3/
46. Russian Federation. [Internet]. [Cited 05.04.2018]. Available from: https://www.wto.org/english/thewto_e/acc_e/a1_russie_e.htm
47. Scott-Samuel A. et al. The Impact of Thatcherism on Health and Well-being in Britain. International Journal of Health Services 2014; 44 (1): 53-71.
48. Singer D. The Health Care Crisis in the United States. [Internet]. 2008. [Cited 05.04.2018]. Available from: https://monthlyreview.org/2008/02/01/the-health-care-crisis-in-the-united-states/
49. The Health Insurance Experiment. [Internet]. 2006. [Cited 05.04.2018]. Available from: https://www.rand.org/pubs/research_briefs/RB9174.html
50. The World Bank Data. Mortality rate, under-5 (per 1 000 live births). [Internet]. [Cited 05.04.2018]. Available from: https://data.worldbank.org/indicator/SH.DYN.MORT?year_high_desc=false
51. Waitzkin H., Hellander I. Obamacare. [Internet]. 2016. [Cited 05.04.2018]. Available from: https://monthlyreview.org/2016/05/01/obamacare/
52. We own it: public services for people, not for profit. [Internet]. [Cited 05.04.2018]. Available from: https://weownit.org.uk/public-ownership/nhs
On the ascribed inconsistency of Russian health care system
Authors
Farkhutdinov L. I.
PhD, Specialist, Interregional Clinical Diagnostic Center, Kazan, 12а Karbysheva Str.
Corresponding author
Farkhutdinov Linar; e-mail: farhetdin@yandex.ru
Funding
Publication had no sponsorship.
Conflict of intertest
None declared.
Abstract
The article summarizes the critique of Russian healthcare system considering other countries healthcare experience as well. It’s being stressed that healthcare reforms in post-communist Russia are guided by the World Bank’s consultants, together with the fact that Russia is a member of WTO. It’s being argumented, that healthcare reforms in Russia are performed according to the policies of the aforecited organizations who are the real actors, upon which the reforms should be judged, but not the national government. From the perspective of that really sovereign actor Russian health care reforms lose their evidently inconsistent character, their means and methods become concordant with the aim, which is maximal privatization of healthcare. Conclusion confirms the opinion of Russian community of healthcare professionals that the country needs to reestablish its previous budget model of healthcare organization.
Key words
types of healthcare organizations, WTO, World bank, insurance companies, DRG, copayments, GDP
DOI
References
1. Beskaravajnaja T. V Rossii prodolzhaetsja rost kreditorskoj zadolzhennosti meduchrezhdenij [Accounts payable of Russian medical institutions keeps growing]. [Internet]. [Cited 05.04.2018]. Available from: https://medrussia.org/1301-zadolzhennosti-meduchrezhdenijj/ (In Russ.)
2. Gavrilov Je.L. Bezdificitnost' sistemy OMS – eto mif [Zero-deficit of OMS is a myth]. [Internet]. [Cited 05.04.2018]. Available from: http://fondzdorovie.ru/analitika2/detail_analitics.php?ID=1304&sphrase_id=2376 (In Russ.)
3. Gavrilov Je.L. i soavt. Oplata truda medicinskih rabotnikov kak metod upravlenija personalom v sisteme zdravoohranenija [Wages of medical workers as a method of personnel management within the system of healthcare]. [Internet]. [Cited 05.04.2018]. Available from: http://fondzdorovie.ru/analitika2/detail_analitics.php?ID=2966&sphrase_id=2381#ixzz5BE5A8vJ5 (In Russ.)
4. Grishina T., Manujlova A. V polis OMS vpisyvajut doplatu [Extra charges are added to OMS]. [Internet]. [Cited 05.04.2018]. Available from: https://www.kommersant.ru/doc/3429231 (In Russ.)
5. Demidova A. Chastnoj medicine predskazali rost iz-za nizkogo kachestva gosuslug [Low quality of state services predicts growth to private medicine]. [Internet]. [Cited 05.04.2018]. Available from: https://www.rbc.ru/business/14/09/2017/59ba38689a794752ba5ded41 (In Russ.)
6. Dobrovol'skij T., Sidorova M. Zachem gosudarstvennye bol'nicy vzjalis' okazyvat' platnye uslugi [Why did state hospitals start to provide paid services]. [Internet]. [Cited 05.04.2018]. Available from: https://vademec.ru/article/zachem_gosudarstvennye_bolnitsy_vzyalis_okazyvat_platnye_uslugi_/ (In Russ.)
7. Doklad o problemah gosudarstvennogo kontrolja kachestva i bezopasnosti medicinskoj dejatel'nosti [Report on problems of government control of quality and safety of medical activity]. [Internet]. [Cited 05.04.2018]. Available from: http://fas.gov.ru/documents/574898 (In Russ.)
8. Zhdanovskaja A. VTO. Vsemirnyj jekonomicheskij nasil'nik i dushegub. [WTO. Worldwide economic rapist and murderer]. [Internet]. [Cited 05.04.2018]. Available from: http://saint-juste.narod.ru/WTO.html (In Russ.)
9. Komarov Ju.M. X (XXVI) Chrezvychajnyj Pirogovskij s’ezd vrachej. Reshenie. [Extraordinary Pirogov congress of physicians. Decision]. [Internet]. [Cited 05.04.2018]. Available from: http://viperson.ru/articles/x-xxvi-chrezvychaynyy-pirogovskiy-s-ezd-vrachey-reshenie (In Russ.)
10. Komarov Ju.M. Medicinskoe strahovanie: dlja Gollandii ili dlja Rossii [Komarov Ju.M. Medical Insurance for Netherlands and for Russia] Medicine 2014; (1): 42-57. (In Russ.).
11. Komarov Ju.M. Medicinskoe strahovanie: opyt zarubezhnogo zdravoohranenija [Medical insuarance: foreign experience]. Vestnik gosudarstvennogo social'nogo strahovanija [Bulletin of state social insurance] 2005; (1): 65-75. (In Russ.).
12. Maksimova T. G., Antohin Ju. N. Sostojanie i perspektivy finansovogo obespechenija rossijskogo zdravoohranenija: kratkij statisticheskij obzor [Current state and perspectives of financial provision of Russian healthcare: short statistical overview]. Izvestija SPbGU. [Internet]. 2017 [Cited 05.04.2018]; (1-2). Available from: https://cyberleninka.ru/article/n/sostoyanie-i-perspektivy-finansovogo-obespecheniya-rossiyskogo-zdravoohraneniya-kratkiy-statisticheskiy-obzor (In Russ.)
13. Malysheva E., Rejter S., Zabavina Ju. Rassledovanie RBK: kuda zavela Rossiju reforma zdravoohranenija. [RBK investigation: where did the Russian healthcare reform lead to.] [Internet]. [Cited 05.04.2018]. Available from: https://www.rbc.ru/investigation/business/26/10/2014/544cfa0acbb20f3b7672b59d
14. Marx K., Engels F. Sochinenija. Izdanie 2. Tom 3 [Works. 2-nd edition. Vol.3]. Moscow. Politizdat, 1955. P.197]. (In Russ.)
15. Marx K., Engels F. Sochinenija. Izdanie 2. Tom 16. [Works. 2-nd edition. Vol.16]. Moscow. Politizdat, 1960. P.264. (In Russ.)
16. Mehanik A. Piramida Semashko [Semashko’s pyramid] Jekspert [Expert] [Internet]. 2011 [Cited 05.04.2018]; (30-31). Available from: http://expert.ru/expert/2011/30/piramida-semashko/ (In Russ.)
17. Modeli sistem zdravoohranenija [Models of healthcare systems]. [Internet]. [Cited 05.04.2018]. Available from: //old.duma.tomsk.ru/page/2956/ (In Russ.)
18. Nehlebova N. OMS v zapushhennoj forme. [OMS in a neglected stage]. [Internet]. [Cited 05.04.2018]. Available from: https://www.kommersant.ru/doc/3396430 Accessed: 05.04.2018. (In Russ.)
19. Panova M. Mediki v dolgovoj jame [Doctors in a debt hole]. [Internet]. [Cited 05.04.2018]. Available from: http://gazeta-pravda.ru/issue/109-30606-3-4-oktyabrya-2017-goda/mediki-v-dolgovoy-yame/ (In Russ.)
20. Pahomov A., Gricenko P. Finansirovanie zakupok lekarstv i oborudovanija dlja onkobol'nyh uvelichat [Financing of purchase of drugs and equipment for oncological patients will be increased]. [Internet]. [Cited 05.04.2018]. Available from: https://vademec.ru/news/2017/12/14/finansirovanie-zakupok-lekarstv-i-oborudovaniya-dlya-onkobolnykh-uvelichat/ (In Russ.)
21. Pahomov A. Putin vystupil za vvedenie sofinansirovanija grazhdanami OMS. [Putin favored the introduction of copayments to OMS by citizens.] [Internet]. [Cited 05.04.2018]. Available from: https://vademec.ru/news/2017/10/17/putin-vystupil-za-vvedenie-sofinansirovaniya-grazhdanami-oms/ (In Russ.).
22. Pichugina E. Rossijskoe zdravoohranenie postavjat na gran' vyzhivanija [Russian health care will be put to the edge of survival]. [Internet]. [Cited 05.04.2018]. Available from: http://www.mk.ru/social/2014/10/22/rossiyskoe-zdravookhranenie-postavyat-na-gran-vyzhivaniya.html (In Russ.)
23. Ponomarenko D. Kto delaet nas bol'nymi i bednymi [Who makes us sick and poor]? [Internet]. [Cited 05.04.2018]. Available from: https://scepsis.net/library/id_3454.html (In Russ.)
24. RBK. V. Putin. Ot VTO u Rossii bol'she pljusov, chem minusov. [RBK. V. Putin. Russia gets more advantages from WTO than disadvantages]. [Internet]. [Cited 05.04.2018]. Available from: https://www.rbc.ru/economics/20/12/2012/5704014e9a7947fcbd443d61 (In Russ.)
25. Reznik I. Usrednit' dushi: chto budet v blizhajshie gody s sistemoj OMS [Averaging the souls: what will happen to OMS system in the coming years]. [Internet]. [Cited 05.04.2018]. Available from: http://medportal.ru/mednovosti/news/2015/02/02/410oms/ (In Russ.)
26. Rodionova A. Stat'ju 41 nikto ne otmenjal. [No one canceled the 41st article] [Internet]. [Cited 05.04.2018]. Available from: https://vademec.ru/article/statyu_41_konstitutsii_rf_nikto_ne_otmenyal/ (In Russ.)
27. Smit D. Illjuzija VVP. Prisvoennaja stoimost' kak dobavlennaja. [GDP illusion. Appropriated value as value added]. [Internet]. [Cited 05.04.2018]. Available from: https://scepsis.net/library/id_3795.html (In Russ.)
28. Smit D. Imperializm v XXI veke [Imperialism in XXI century]. [Internet]. [Cited 05.04.2018]. Available from: https://scepsis.net/library/id_3796.html (In Russ.)
29. Sokolov S. Malen'kie tragedii na fone bol'shih peremen. [Little tragedies against the background of big changes]. [Internet]. [Cited 05.04.2018]. Available from: https://scepsis.net/library/id_3363.html (In Russ.)
30. Ha-Chzhun, Chang. Kak ustroena jekonomika [Economics: the user’s guide]. Moscow: 2017. Also in: Greber D. Dolg: pervye 5 000 let istorii [Debt. The first 5 000 years]. Moscow: 2015. (In Russ.).
31. Huan Antonio Gomes Liebana. «Zdravoohranenie budushhego» uzhe nastupilo [Healthcare of the future is already here]. Nauchno-prosvetitel'skij zhurnal SKEPSIS [Scientific-educational journal SCEPSIS] [Internet]. [Cited 05.04.2018]. Available from: http://scepsis.net/library/id_3654.html. (In Russ.)
32. Shenin S. Ju. Dzheffri Saks i amerikanskaja pomoshh' postsovetskoj Rossii: sluchaj «Drugoj anatomii» [Jeffrey Sachs and American help to post-soviet Russia: a case of different anatomy]. Izv. Sarat. un-ta Nov. ser. Ser. Istorija. Mezhdunarodnye otnoshenija [Bulletin of Saratov university, International Relations series] [Internet]. 2010[Cited 05.04.2018]; (1). Available from: https://cyberleninka.ru/article/n/dzheffri-saks-i-amerikanskaya-pomosch-postsovetskoy-rossii-sluchay-drugoy-anatomii Accessed: 03.04.2018. (In Russ.).
33. Schumacher E. Maloe prekrasno: jekonomika, v kotoroj ljudi imejut znachenie [Small Is Beautiful: Economics as if People Mattered]. Moscow: Izdatelsky dom Vysshej shkoly ekonomiki, 2012. (In Russ.).
34. Alexander N., Kessler T. How GATS. 2003. [Internet]. [Cited 05.04.2018]. Available from: https://www.globalpolicy.org/component/content/article/209-bwi-wto/43726.html
35. Ayuso S. Cuba becomes first nation to eliminate mother-to-child HIV transmission. [Internet]. 2015. [Cited 05.04.2018] Available from: https://elpais.com/elpais/2015/07/01/inenglish/1435762153_583486.html
36. Bijlmakers L. The World Bank’s Private Sector Development Strategy: Key Issues and Risks. [Internet]. 2015. [Cited 05.04.2018] Available from: https://www.researchgate.net/publication/ 265003535_The_World_Bank%27s_Private_Sector_Development_Strategy_Key_Issues_and_Risks
37. Centers for Medicare and Medicaid Services. [Internet]. 2018. [Cited 05.04.2018]. Available from: https://www.cms.gov/Research-Statistics-Data-and-Systems/Statistics-Trends-and-Reports/NationalHealthExpendData/NationalHealthAccountsHistorical.html
38. Chang H. FPIF Special Report. Kicking Away the Ladder: The Real History of Free Trade. [Internet]. 2003. [Cited 05.04.2018]. Available from: http://www.personal.ceu.hu/corliss/CDST_Course_Site/Readings_old_2012_files/Ha-Joon%20Chang%20-%20Kicking%20Away%20the%20Ladder-The%20%E2%80%9CReal%E2%80%9D%20History%20of%20Free%20Trade.pdf
39. Fitz D. Why is Cuba’s Health Care System the Best Model for Poor Countries? [Internet]. 2012. [Cited 05.04.2018]. Available from: https://mronline.org/2012/12/07/fitz071212-html/
40. Is Canada the Right Model for a Better U.S. Health Care System? [Internet]. 2017. [Cited 05.04.2018]. Available from: http://knowledge.wharton.upenn.edu/article/lessons-can-u-s-learn-canadian-health-care-system/
41. Kazi S. Dirty hospital rooms a top concern for Canadians. [Internet]. 2013. [Cited 05.04.2018]. Available from: http://www.cbc.ca/news/health/dirty-hospital-rooms-a-top-concern-for-canadians-1.1321668
42. Lipson D. The World Trade Organization’s health agenda: opening up the health services markets may worsen health equity for the poor. [Internet]. 2001. [Cited 05.04.2018]. Available from: https://www.ncbi.nlm.nih.gov/pmc/articles/PMC1121630/
43. Ruccio D. Unhealthy healthcare: double squeeze. [Internet]. 2016. [Cited 05.04.2018]. Available from: https://anticap.wordpress.com/2016/08/30/unhealthy-healthcare-double-squeeze/
44. Ruccio D. Unhealthy healthcare: pay more, get less. [Internet]. 2016. [Cited 05.04.2018]. Available from: https://anticap.wordpress.com/2016/08/23/unhealthy-healthcare-2/
45. Ruccio D. Unhealthy healthcare: workers pay. [Internet]. 2016. [Cited 05.04.2018]. Available from: https://anticap.wordpress.com/2016/08/24/unhealthy-healthcare-3/
46. Russian Federation. [Internet]. [Cited 05.04.2018]. Available from: https://www.wto.org/english/thewto_e/acc_e/a1_russie_e.htm
47. Scott-Samuel A. et al. The Impact of Thatcherism on Health and Well-being in Britain. International Journal of Health Services 2014; 44 (1): 53-71.
48. Singer D. The Health Care Crisis in the United States. [Internet]. 2008. [Cited 05.04.2018]. Available from: https://monthlyreview.org/2008/02/01/the-health-care-crisis-in-the-united-states/
49. The Health Insurance Experiment. [Internet]. 2006. [Cited 05.04.2018]. Available from: https://www.rand.org/pubs/research_briefs/RB9174.html
50. The World Bank Data. Mortality rate, under-5 (per 1 000 live births). [Internet]. [Cited 05.04.2018]. Available from: https://data.worldbank.org/indicator/SH.DYN.MORT?year_high_desc=false
51. Waitzkin H., Hellander I. Obamacare. [Internet]. 2016. [Cited 05.04.2018]. Available from: https://monthlyreview.org/2016/05/01/obamacare/
52. We own it: public services for people, not for profit. [Internet]. [Cited 05.04.2018]. Available from: https://weownit.org.uk/public-ownership/nhs