Авторы
Василенко В. С.
д.м.н., заведующий кафедрой госпитальной терапии с курсом ВПТ и профессиональных болезней1
Шаповалова А. Б.
к.м.н., доцент кафедры госпитальной терапии с курсом ВПТ и профессиональных болезней1
Кульчицкая Ю. К.
к.п.н., кафедра теории и практики гимнастики, тренер по художественной гимнастике2
1ГБОУ ВПО Санкт-Петербургский государственный педиатрический медицинский университет Минздрава России
2Национальный государственный Университет физической культуры, спорта и здоровья имени П. Ф. Лесгафта, Санкт-Петербург
Аннотация
Соединительнотканная дисплазия сердца является одним из частых проявлений несовершенства соединительной ткани. Для уточнения этиопатогенетических особенностей соединительнотканной дисплазии сердца при занятиях спортом проведено изучение уровней маркеров эндотелиальной дисфункции (Д-димеров, протеина С, антитромбина III и фактора Виллебранда) и повреждающих факторов (липопротеидов низкой плотности, липопротеидов очень низкой плотности, гомоцистеина, цитокинов – ИЛ-4, ФНО-α, ИЛ-8) у 16 спортсменок с пролапсом митрального клапана I и II степени. Установлено, что у спортсменок с пролапсом митрального клапана эндотелиальная дисфункция выражается в статистически значимом повышении Д-димеров и снижении активности фактора Виллебрандта на фоне снижения антитромбина III. Отмечается повышение относительно спортсменок без пролапса митрального клапана, повреждающих эндотелий факторов – липопротеидов низкой и очень низкой плотности, гомоцистеина, ИЛ-8.
Ключевые слова
пролапс митрального клапана, спортсмены, эндотелиальная дисфункция
Введение
Одним из частых проявлений несовершенства соединительной ткани является соединительнотканная дисплазия сердца (СТДС) и его клапанного аппарата, которые структурно проявляются в виде аномальных створок, колец, хорд, а функционально и клинически – пролапсом клапанов (провисанием створок) и регургитацией (недостаточностью клапанов).
Наиболее часто встречающимся проявлением СТДС является пролапс митрального клапана (ПМК). По данным зарубежных исследователей пролапс митрального клапана встречается у 2-3% населения [15, 18].
Частота диагностирования ПМК среди спортсменов зависит от вида спорта, возраста и пола спортсменов [7, 16]. Связано это, прежде всего, с условиями отбора в некоторые виды спорта, когда критериями являются такие фенотипические признаки СТД как гибкость (гимнастика) и высокий рост (баскетбол) [5, 3].
Отношение к малым аномалиям развития сердца (МАРС) до настоящего времени остается неоднозначным. Известно, что в большинстве случаев ПМК никак не сказывается на здоровье, однако при неадекватных физических нагрузках, а также у лиц старшего возраста он может стать причиной митральной регургитации (МР), бактериального эндокардита, застойной сердечной недостаточности, нарушения ритма и даже внезапной смерти [19, 18, 21].
В ряде исследований установлено, что под действием физических нагрузок может происходить как усиление, так и снижение митральной регургитации [17].
У спортсменов с СТДС аритмии и изменения на ЭКГ выявляются чаще, чем у спортсменов без СТДС [1, 20, 16]. Диапазон аритмий при СТДС, отличается разнообразием: синусовая аритмия, миграция водителя ритма, экстрасистолия, синоатриальные и атриовентрикулярные блокады, пароксизмальная суправентрикулярная тахикардия, фибрилляция предсердий, желудочковая тахикардия (ЖТ), синдром WPW и др. [11, 16].
В настоящее время доказано существование взаимосвязи между СТД и состоянием системы гемостаза [6]. Однако если иммунным нарушениям при СТДС, в том числе и у спортсменов [2] посвящено значительное число исследований, то эндотелиальная дисфункция при СТДС на фоне занятий спортом изучена недостаточно.
В ряде исследований установлена корреляция уровня цитокинов с состоянием сосудистого эндотелия [14].
Наряду с повышением уровня гомоцистеина и атерогенных фракций липопротеидов, дисбаланс цитокинов у пациентов с ПМК может служить дополнительным повреждающим фактором в формировании эндотелиальной дисфункции [12].
Необходимо учитывать связь цитокинового статуса спортсменов с выявляемыми при электрокардиографических исследованиях нарушениями процессов реполяризации [4] и более высокую частоту хронических инфекционных заболеваний при СТД, что также может являться причиной активации синтеза провоспалительных цитокинов.
Вызванная повреждающими факторами эндотелиальная дисфункция ведет к развитию компенсаторных реакций, нарушающих гомеостатические свойства эндотелия. В результате увеличиваются адгезивные свойства эндотелия по отношению к лейкоцитам и тромбоцитам на фоне повышения его проницаемости [9]. О субклинической эндотелиальной дисфункции при первичном ПМК свидетельствуют повышенные концентрации циркулирующих в крови Е-селектина, ICAM-1 и VCAM-1 [10]. При этом установлено усиление структурно-функциональных изменений эндотелия с нарастанием степени дисплазии соединительной ткани [8].
Цель исследования
Изучение маркеров эндотелиальной дисфункции и повреждающих эндотелий факторов у спортсменов с ПМК для уточнения этиопатогенетических особенностей СТДС при занятиях спортом.
Материалы и методы исследования
Для проведения исследований было отобрано 16 действующих спортсменок, у которых на фоне фенотипических признаков СТД был диагностирован ПМК I и II степени с регургитацией I и II степени. Возраст варьировал от 15 до 22 лет (17,3 ± 0,5 года). Среди обсдедуемых 7 спортсменок имели I разряд, 9 спортсменок – кандидаты и мастера спорта. По спортивной специализации встречались следующие направления: баскетбол (6 девушек), художественная гимнастика (7 девушек), плавание (3 девушки). Контрольную группу составили 14 спортсменок аналогичного возраста (18,1 ± 0,4 года) и мастерства без сердечно-сосудистой патологии.
Кардиологическое обследование проводилось на базе СПбГУЗ "Городская Мариинская больница" (кафедра госпитальной терапии с курсом ВПТ и профессиональных болезней Санкт-Петербургского государственного педиатрического медицинского университета) и городского врачебно-физкультурного диспансера. Двухмерная ЭхоКГ митрального клапана проводилась в четырех стандартных проекциях: парастернальная проекция длинной оси левого желудочка, парастернальная проекция поперечной оси левого желудочка на уровне митрального клапана; проекция четырех камер с верхушки на уровне митральных створок; проекция четырех камер с верхушки на уровне папиллярных мышц.
Забор крови для исследований проводился в день отдыха, натощак через 24 часа после тренировки.
Для выявления дисфункции эндотелия проводилось определение:
первичных физиологических антикоагулянтов – антитромбина III и протеина С (на автоматическом коагулометрическом анализаторе АСL-200 с использованием диагностических наборов фирмы "Instrumentation Laboratory", США);
маркеров эндотелиальной дисфункции – D-димеров (иммуноферментным методом с использованием наборов "Technozym", США, на ИФА-анализаторе "Biotech", США) и фактора Виллебранда (в реакции агрегации тромбоцитов с ристомицином; скорость агрегации измеряли на агрегометре АР 2110 (Solar, Белоруссия);
факторов, повреждающих эндотелий – гомоцистеина (иммуноферментным методом с использованием тест-системы "Ахis-Shield" США, на ИФА-анализаторе "Biotech", США), липидного спектра, в том числе проатерогенных липопротеидов высокой (ЛПВП) и очень высокой плотности (ЛПОВП) (энзиматическим методом по конечной точке (IFCC) на анализаторе Synchron CX9, фирмы Весkman, США, с последующим расчетом коэффициента атерогенности по формуле А.К. Климова: КА=(ЛПОНП+ЛПНП) / ЛПВП).
Определение провоспалительных цитокинов ИЛ-8, ФНОα и противовоспалительного цитокина ИЛ-4 осуществлялось методом ИФА с использованием тест-систем, разработанных в ГосНИИОЧБ, производимых фирмой "Протеиновый контур".
Изучение показателей липидного спектра проводилось в биохимической лаборатории кафедры клинической лабораторной диагностики СПбГМУ им. И.П. Павлова (зав. кафедрой проф. Эмануэль В.Л.). Маркеры эндотелиальной дисфункции определяли в ГУ НИИ акушерства и гинекологии им. Д.О. Отта РАМН на базе лаборатории перинатальной биохимии с КДЛ (руководитель лаборатории проф. Арутюнян А.В.). Цитокины определяли в иммунологическом отделе института экспериментальной медицины (руководитель проф. Назаров П.Г.).
Исследование было выполнено в соответствии с принципами Хельсинской Декларации. До включения в исследование у всех участников было получено письменное информированное согласие.
Материалы исследования подвергнуты математической обработке на персональном компьютере с помощью пакетов статистических программ Exel 2007, Statistica for Windows 5.0. Результаты представлены в виде средней арифметической и ее стандартной ошибки (М ± m), с использованием t-критерия Стьюдента. Статистически значимыми считали различия при р≤0,05 (вероятность различий больше 95%).
Результаты исследования и обсуждение
Любое синтезирующееся эндотелием вещество, а также вещество, влияющее на его функциональную активность, может быть рассмотрено как показатель функции эндотелия. В наших исследованиях для изучения функции эндотелия проводилось определение Д-димеров, протеина С, антитромбина III и фактора Виллебранда.
По полученным данным у спортсменок с ПМК эндотелиальная дисфункция выражалась в статистически значимом повышении Д-димеров (235,9 ± 47,7 нг/мл) на фоне снижения активности фактора Виллебранда (83,25 ± 3,6%) и первичного физиологического антикоагулянта антитромбина III (71,2 ± 2,8%) (табл. 1).
Таблица 1. Показатели функции эндотелия

Концентрация D-димеров в сыворотке позволяет судить об интенсивности процессов образования и разрушения фибриновых сгустков, так как данная величина пропорциональна активности фибринолиза и количеству лизируемого фибрина. Таким образом, выявление в плазме крови повышенной концентрации Д-димеров является одним из главных маркеров активации свертывающей системы.
Следует отметить, что у спортсменок с ПМК увеличение D-димеров (верхняя граница нормы) происходит на фоне снижения основного компонента противосвертывающей системы антититромбина III (ниже референсного интервала) и фактора Виллебранда (в пределах референсного интервала), недостаточность которого, напротив, снижает свертывающую способность крови, что проявляется спонтанным образованием синяков на коже.
Полученные результаты подтверждаются данными, что дефицит фактора Виллебранда, определяющего, в том числе, состояние коллагена субэндотелия сосудов, некоторые авторы рассматривают в качестве одного из проявлений дисфункции эндотелия при наследственных нарушениях структуры и функции соединительной ткани [13].
Для оценки выраженности эндотелиальной дисфункции наравне с определением в крови веществ, синтезируемых эндотелием и влияющих на его функциональную активность, проводилось изучение повреждающих эндотелий факторов. К медиаторам повреждения эндотелия относятся: гипергомоцистеинемия, дисбаланс цитокинов с преобладанием провоспалительных цитокины, гиперхолестеринемия,
Как показано в Таблице 2, у спортсменок с ПМК происходит повышение уровня гомоцистеина (11,7 ± 0,7 мкмоль/л). При сравнении основной и контрольной групп это повышение имеет статистическую значимость, несмотря на то, что у спортсменок контрольной группы средний уровень гомоцистеина находился на верхней границе нормы (7,7 ± 0,6 мкмоль/л).
Установлено увеличение относительно спортсменок контрольной группы провоспалительного цитокина ИЛ-8 (27,8 ± 4,1 пг/мл) при отсутствии различий в уровне ИЛ-4. Дисбаланс цитокинов может выступать в качестве одного из патогенетических факторов формирования эндотелиальной дисфункции.
Таблица 2. Уровни гомоцистеина и провоспалительных цитокинов в группах обследованных

В группе спортсменок с ПМК нами выявлено повышение уровня общего холестерина и триглицеридов относительно показателей контрольной группы, не выходящее за пределы референсного интервала. Средние показатели атерогенных фракций ЛПНП и ЛПОНП у спортсменок с ПМК также находились в пределах референсного интервала (3,22 ± 0,36 и 0,45 ± 0,03 ммоль/л, соответственно), но оказались статистически значимо более высокими, чем у спортсменок контрольной группы, в связи с этим повысился и коэффициент атерогенности (табл. 3).
Таблица 3. Показатели липидного спектра в группах обследованных
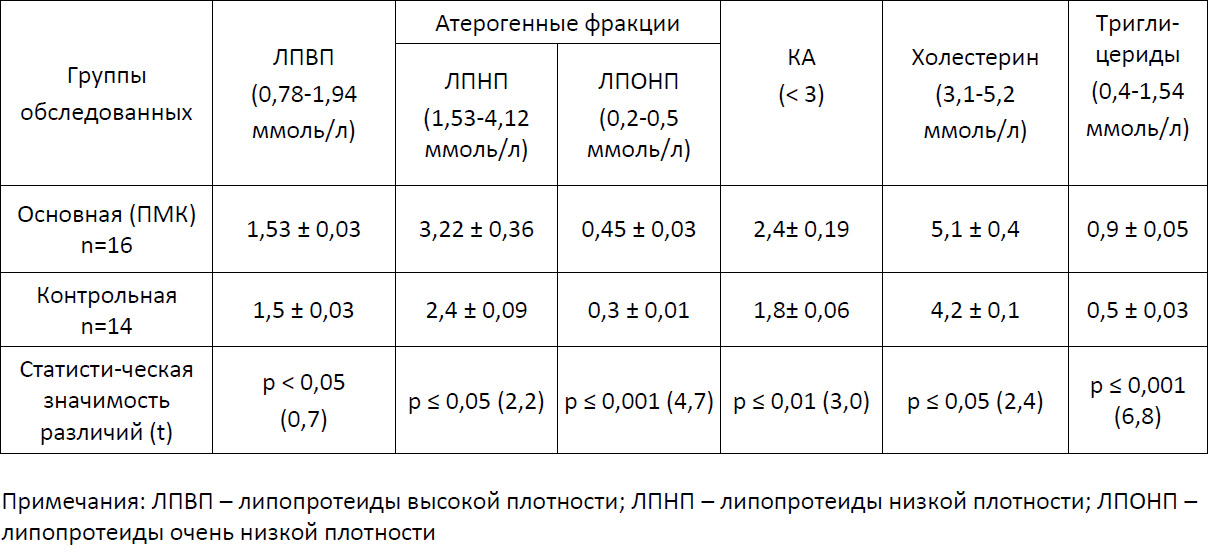
Таким образом, ЛПВП и ЛПОВП наряду с гомоцистеином и провоспалительными цитокинами могут играть существенную роль в патогенезе эндотелиальной дисфункции.
Заключение
В проведенном исследовании установлено, что у спортсменок с ПМК I-II степени относительно спортсменок без СТДС происходит повышение Д-димеров и снижение активности фактора Виллебранда на фоне снижения антитромбина III. При этом средний уровень Д-димеров в группе спортсменок с ПМК находится на верхней границе референсного интервала.
У спортсменок с ПМК I-II степени происходит повышение уровня гомоцистеина выходящее за пределы референсного интервала. При этом относительно спортсменок без ПМК отмечаются более высокие показатели липопротеидов низкой и очень низкой плотности, и провоспалительного цитокина ИЛ-8.
Данные изменения свидетельствуют о выраженной эндотелиальной дисфункции у спортсменок с пролапсом митрального клапана.
Список литературы
1. Афанасьева И.А., Василенко В.С. Медико-биологический контроль состояния сердечно-сосудистой системы у гимнасток // Ученые записки университета им. П.Ф. Лесгафта. – 2015. – № 7(125). – С. 21-25.
2. Боровикова Т.А. Особенности основных показателей состояния организма спортсменов высокой квалификации с пролапсом митрального клапана: дис. ... канд. мед. наук. – M., 2015. Режим доступа: http://ds.fmbcfmba.ru/ds462.001.01/Files/Borovikova/диссертация Боровиковой Т.А./pdf
3. Василенко В.С., Мамиев Н.Д., Карповская Е.Б. и др. Синдром соединительнотканной дисплазии сердца как фактор риска отбора спортсменок в художественной гимнастике // Современные проблемы науки и образования. – 2015. – № 3. – С. 240.
4. Василенко В.С., Левин М.Я., Семенова Ю.Б. и др. Цитокины как маркеры перенапряжения сердечно-сосудистой системы у спортсменов // Цитокины и воспаление. – 2015. – Т. 14, № 1. – С. 86-90.
5. Гуревич Т.С. Пролапс митрального клапана у спортсменов высоких квалификаций // Ученые записки СПбГМУ им. акад. И.П. Павлова. – 2012. – Т. 19, № 1. – С. 48-50.
6. Кадурина Т.И., Горбунова В.Н. Дисплазия соединительной ткани. – СПб.: ЭЛБИ-СПб; 2009.
7. Мрочек А.Г., Пристром А.М., Загородный Г.М. и др. Особенности врачебного контроля за спортсменами с пролабированием митрального клапана. – Минск: РУМЦ ФВН, 2007.
8. Орлова Н.А., Эткина Э.И., Гурьева Л.Л. и др. Взаимосвязь соединительнотканной дисплазии и структурно-функционального состояния эндотелия у детей, больных бронхиальной астмой // Практическая медицина. – 2011. – № 53. – С. 115-119.
9. Пасечник А.В., Моисеева Е.Г., Фролов В.А. и др. Пародонтит и метаболические нарушения. – М.: Издательство; 2011.
10. Ягода А.В., Гладких Л.Н., Гладких Н.Н. Особенности адгезивной функции эндотелия при различных клинических вариантах первичного пролапса митрального клапана // Кардиоваскулярная терапия и профилактика. – 2016. – Т. 15, № 1. – С. 45-50.
11. Ягода А.В., Гладких Л.Н., Гладких Н.Н. Роль селектинов и молекул адгезии в развитии желудочковых аритмий у пациентов с дисплазией соединительной ткани // Вестник аритмологии. – 2014. – № 78. – С. 36-41.
12. Ягода А.В., Гладких Н.Н. Цитокины при малых аномалиях сердца: роль в формировании эндотелиальной дисфункции // Клиническая медицина. – 2007. – T. 85, № 7. – С. 31-34.
13. Ягода А.В., Гладких Н.Н. Малые аномалии сердца. Ставрополь.:Издательство СтГМА; 2005.
14. Bautista L. E., Vera L. M., Arenas I.A. et al. Independent association between inflammatory markers (C-reactive protein, interleukin-6, and TNF-alpha) and essential hypertension. Hum Hypertens. 2005; 19:149-154.
15. Delling FN, Vasan RS. Epidemiology and pathophysiology of mitral valve prolapse new insights into disease progression, genetics, and molecular basis. Circulation. 2014; 129(21): 2158-2170. doi: 10.1161/CIRCULATIONAHA.113.006702.
16. Kuzevska-Maneva K, Kacarska R, Gjurkova-Angelovska B et al. Mitral valve prolapsed in teenagers and competitive sports. Research in Physical Education, Sport & Health. 2015; 4(2): 123-127.
17. Magne J, Lancellotti P, Piérard LA. Exercise-induced changes in degenerative mitral regurgitation. Journal of the American College of Cardiology. 2010; 56(4): 300-309. http://dx.doi.org/10.1016/j.jacc.2009.12.073
18. Narayanan K, Uy-Evanado A, Teodorescu C et al. Mitral valve prolapse and sudden cardiac arrest in the community. Heart Rhythm. 2016; 13(2): 498-503. doi: 10.1016/j.hrthm.2015.09.026.
19. Noseworthy PA, Asirvatham SJ. The knot that binds mitral valve prolapse and sudden cardiac death. Circulation. 2015; 132(7): 551-552. doi: 10.1161/CIRCULATIONAHA.115.017979.
20. Peighambari MM, Alizadehasl A, Totonchi Z. Electrocardiographic Changes in Mitral Valve Prolapse Syndrome. Journal of cardiovascular and thoracic research. 2014; 6(1): 21-23. http://dx.doi.org/10.5681%2Fjcvtr.2014.004
21. Sheppard MN, Steriotis AK, Sharma S. Letter by Sheppard et al Regarding Article,«Arrhythmic Mitral Valve Prolapse and Sudden Cardiac Death». Circulation. 2016; 133(13): 458-458. doi: 10.1161/CIRCULATIONAHA.115.018775.
Markers of endothelial dysfunction in athletes with mitral valve prolapse
Authors
Vasilenko V. S.
MD, Professor, The Head of Hospital Therapy Department1
Shapovalova A. B.
PhD, Associate professor, Hospital Therapy Department1
Kul'chitskaya J. K.
PhD2
1Saint-Petersburg State Pediatric Medical University
2The Lesgaft National State University of Physical Education, Sports and Health, St.-Petersburg
Abstract
Connective tissue dysplasia of the heart is the frequent manifestation of connective tissue disturbance. To clarify the etiopathogenic features of the heart connective tissue dysplasia in sportsmen investigation of endothelial markers (d-dimer, C-protein, von Willebrand’s factor and antithrombine III) and damage factors (low density lipoprotein, very low density lipoproteins, homocystein, cytokines IL-4, TNF-α, IL-8) the study in 16 female athletes with mitral prolapse I and II degrees was undertaken. It was detected that endothelial dysfunction in athletes with prolapse of the mitral valve was associated with high levels of D-dimer, reduction of von Willebrand’s factor activity and low antitrombine III. Also high activity of antiendothelial factors such as low and high density lipoproteins, homocysteine, IL-8 compared with the athletes without mitral valve prolapse was determined.
Key words
mitral valve prolapse, sportsmen, еndothelial dysfunction
References
1. Afanaseva, I.A., V.S. Vasilenko. Medico-biological control of the cardiovascular system condition among the gymnasts. Uchenye zapiski universiteta im. P.F. Lesgafta. 2015; 7(125): 21-25.
2. Borovikova T.A. Osobennosti osnovnykh pokazatelei sostoyaniya organizma sportsmenov vysokoi kvalifikatsii s prolapsom mitral'nogo klapana. PhD thesis. Moscow; 2015. Assessed at: http://ds.fmbcfmba.ru/ds462.001.01/Files/Borovikova/диссертация Боровиковой Т.А./pdf.
3. Vasilenko, V.S., N.D. Mamiev, E.B. Karpovskaya et al. The syndrome of heart connective tissue dysplasia as a risk factor for the selection of athletes in rhythmic gymnastics. Sovremennye problemy nauki i obrazovaniya. 2015; 3: 240.
4. Vasilenko, VS, M.Y. Levin, Y.B. Semenova et al. Cytokines as markers of the cardiovascular overexertion in athletes. Tsitokiny i vospalenie. 2015; 14(1): 86-90.
5. Gurevich, T.S. Mitral valve prolapse (MVP) in athletes of high sport qualifications. Uchenye zapiski SPbGMU im. akad. I.P. Pavlova. 2012; 19(1): 48-50.
6. Kadurina, T.I., V.N. Gorbunova. Displaziya soedinitel'noi tkani. SPb.: ELBI-SPb; 2009.
7. Mrochek, A.G., A.M. Pristrom, G.M. Zagorodnyi et al. Osobennosti vrachebnogo kontrolya za sportsmenami s prolabirovaniem mitral'nogo klapana. Minsk: RUMTs FVN, 2007
8. Orlova, N.A., E.I. Etkina, L.L. Gureva et al. The interconnection of connective tissue dysplasia and structural-functional state of endothelium in children with bronchial asthma. Prakticheskaya meditsina. 2011; 53: 115-119.
9. Pasechnik, A.V., E.G. Moiseeva, V.A. Frolov et al. Parodontit i metabolicheskie narusheniya. Moscow: Izdatel'stvo, 2011.
10. Yagoda, A.V., L.N. Gladkikh, N.N. Gladkikh. The specifics of adhesion function of endothelium in various clinical variants of primary mitral valve prolapse. Kardiovaskulyarnaya terapiya i profilaktika. 2016; 15(1): 45-50.
11. Yagoda, A.V., L.N. Gladkikh, N.N. Gladkikh. Role of selectins and cell adhesion molecules in pathogeny of ventricular arrhythmias in patients with connective tissue dysplasia. Vestnik aritmologii. 2014; 78: 36-41.
12. Yagoda, A.V., N.N. Gladkikh. Tsitokiny pri malykh anomaliyakh serdtsa: rol' v formirovanii endotelial'noi disfunktsii. Klinicheskaya meditsina. 2007; 85(7): 31-34.
13. Yagoda, A.V., N.N. Gladkikh. Small heart anomalies. Stavropol: StGMA; 2005.
14. Bautista L. E., Vera L. M., Arenas I.A. et al. Independent association between inflammatory markers (C-reactive protein, interleukin-6, and TNF-alpha) and essential hypertension. Hum Hypertens. 2005; 19:149-154.
15. Delling FN, Vasan RS. Epidemiology and pathophysiology of mitral valve prolapse new insights into disease progression, genetics, and molecular basis. Circulation. 2014; 129(21): 2158-2170. doi: 10.1161/CIRCULATIONAHA.113.006702.
16. Kuzevska-Maneva K, Kacarska R, Gjurkova-Angelovska B et al. Mitral valve prolapsed in teenagers and competitive sports. Research in Physical Education, Sport & Health. 2015; 4(2): 123-127.
17. Magne J, Lancellotti P, Piérard LA. Exercise-induced changes in degenerative mitral regurgitation. Journal of the American College of Cardiology. 2010; 56(4): 300-309. http://dx.doi.org/10.1016/j.jacc.2009.12.073
18. Narayanan K, Uy-Evanado A, Teodorescu C et al. Mitral valve prolapse and sudden cardiac arrest in the community. Heart Rhythm. 2016; 13(2): 498-503. doi: 10.1016/j.hrthm.2015.09.026.
19. Noseworthy PA, Asirvatham SJ. The knot that binds mitral valve prolapse and sudden cardiac death. Circulation. 2015; 132(7): 551-552. doi: 10.1161/CIRCULATIONAHA.115.017979.
20. Peighambari MM, Alizadehasl A, Totonchi Z. Electrocardiographic Changes in Mitral Valve Prolapse Syndrome. Journal of cardiovascular and thoracic research. 2014; 6(1): 21-23. http://dx.doi.org/10.5681%2Fjcvtr.2014.004
21. Sheppard MN, Steriotis AK, Sharma S. Letter by Sheppard et al Regarding Article,«Arrhythmic Mitral Valve Prolapse and Sudden Cardiac Death». Circulation. 2016; 133(13): 458-458. doi: 10.1161/CIRCULATIONAHA.115.018775.
